Шахты | На трассе М-4 Дон около станицы Грушевской, образовалась многокилометровая пробка
Многокилометровый затор образовался в районе аэропорта Платов, в сторону Ростова-на-Дону.
Согласно сервису «Яндекс.Пробки», причиной такой длинной пробки стали ремонтных работ моста через реку Тузлов.
Кроме того, по данным «Яндекса», на данном участке ещё и произошло ДТП.
Длина затора составляет почти 7 километров, а скорость движения на данном участке дороге не превышает 10км\ч.
Напомним, что пробку автомобилисты могут объехать по параллельной дороге, которая следует через город Новочеркасск.
Источник фото
На фото: в районе станицы Грушевской образовалась многокилометровая пробка
Данный материал опубликован на сайте BezFormata 11 января 2019 года,
ниже указана дата, когда материал был опубликован на сайте первоисточника!
Ещё новости о событии:
Дорожная ситуация в районе аэропорта «Платов» нормализовалась
С огромной пробки началось сегодня утро для тех, кто двигался на юг по трассе М-4 «Дон».
18:21 03.07.2017 Дон-ТР — Ростов-на-Дону
Дорожная ситуация в районе аэропорта «Платов» нормализовалась
С огромной пробки началось сегодня утро для тех, кто двигался на юг по трассе М-4 «Дон».
18:21 03.07.2017 ГТРК Дон-ТР — Ростов-на-Дону
На трассе М-4 образовалась многокилометровая пробка
Фото © Яндекс, Арчи Агаян Ростов Главный vk.com
Сегодня в понедельник, 3 июня,
17:42 03.07.2017 Шахты.Ру — Шахты
На трассе М-4 «Дон» на Грушевском мосту никак не рассосется 10-километровая пробка
Причина пробки — вечный летний ремонт дороги С раннего утра на трассе М-4 «Дон» в районе Грушевского моста образовалась многочасовая пробка.
16:31 03.07.2017 Панорама — Ростов-на-Дону
Под Ростовом на трассе М4 «Дон» образовалась 12-километровая пробка
Под Ростовом-на-Дону на федеральной трассе М4 «Дон» из-за ремонтных работ образовалась 12-километровая пробка
Автомобильная пробка образовалась из-за ремонтных работ от строящегося моста через реку Тузлов,
15:21 03.07.2017 ЮГА.ру — Ростов-на-Дону
Многокилометровая пробка образовалась на трассе «Дон» под Ростовом
По предварительным данным, причина затора — ремонтные работы
Многокилометровая пробка образовалась на участке трассы М-4 «Дон» под Ростовом 3 июля.
Ремонт дороги и ДТП спровоцировали в районе «Платова» крупный затор
Огромная пробка на трассе М-4 «Дон» в районе строящегося аэропорта «Платов» сегодня сохраняется с самого утра.
14:51 03.07.2017 Дон-ТР — Ростов-на-Дону
Ремонт дороги и ДТП спровоцировали в районе «Платова» крупный затор
Огромная пробка на трассе М-4 «Дон» в районе строящегося аэропорта «Платов» сегодня сохраняется с самого утра.
На трассе М-4 Дон около станицы Грушевской, образовалась многокилометровая пробка
Многокилометровый затор образовался в районе аэропорта Платов, в сторону Ростова-на-Дону.
14:32 03.07.2017 Газета К вашим услугам — Шахты
На трассе М4 «Дон» в районе аэропорта Платов образовался 10-километровый затор
Отпускники, едущие к морю, возмущены дорожными работами
Пробка длиной почти в 10 километров растянулась по федеральной трассе М4 «Дон» от строящегося моста в районе аэропорта Платов в сторону Ростова.
10:41 03.07.2017 DonNews.Ru — Ростов-на-Дону
Улица Красноармейская встала в пробку из-за дорожных работ
Большая пробка образовалась сегодня утром на улице Красноармейской. Причина затора – дорожные работы, сообщают очевидцы.
09:42 03.07.2017 161.Ru — Ростов-на-Дону
Самая длинная пробка в Ростове на минувшей неделе достигла 5 км :: Ростов-на-Дону :: РБК
Самая длинная автомобильная пробка в Ростове-на-Дону по версии «Яндекс.
Рекордной по времени – 12 часов 50 минут – стала пробка на участке ул.Шеболдаева – площадь Народного Ополчения – ул. Шеболдаева, ул. Стадионная, Буденновский проспект от ул. Нансена до ул. Станиславского. В общей сложности пробка, образовавшаяся во вторник, 6 сентября, около 10:00, растянулась на 4,7 км.
В ТОП-3 пробок недели вошел еще один автомобильный затор, образовавшийся утром в понедельник на ул. Таганрогской от Чалтырского переулка до ул. Малиновского. Длина пробки составила 4,2 км, она продержалась 2 часа.
Максимальный балл пробок (8 баллов) на прошедшей неделе пришелся на первую половину прошлого понедельника, 5 сентября. Пробки в 6 баллов были зафиксированы также в понедельник вечером и во вторник – как в утренние, так и в вечерние часы.
В начале новой недели, утром 12 сентября, максимальная загруженность ростовских дорог составила 5 баллов, что на 1 балл больше, чем обычно. Днём средняя загруженность улиц понизилась до 3 баллов, что соответствует обычному уровню.
Подарок для дачников и путешественников: какой будет новая трасса М‑12 в Подмосковье — Акценты — репортажи и аналитика
В Московской области идет подготовка к строительству новой трассы М-12 «Москва – Казань» протяженностью более 800 километров. Магистраль свяжет крупнейшие региональные центры и агломерации с сетью скоростных автодорог европейской части России. А в Подмосковье М-12 позволит разгрузить восточное направление, где проживает порядка двух миллионов человек. Где пройдет подмосковный участок новой трассы «Москва – Казань» и что еще даст скоростная магистраль жителям столичного региона, читайте в материале РИАМО.
До Казани за 6,5 часов
Новая трасса М-12 от Москвы до Казани должна быть полностью завершена к 2024 году. Магистраль свяжет крупнейшие региональные центры и агломерации – Московскую, Владимирскую и Нижегородскую области, а также республики Чувашия и Татарстан – с сетью скоростных автомобильных дорог европейской части России: М-11 «Нева», ЦКАД, М-3 «Украина», М-1 «Беларусь» и М-4 «Дон». Общая протяженность скоростной трассы составит более 800 километров.
После ввода М-12 в эксплуатацию время в пути от Москвы до Казани сократится с минимум 12 часов до всего 6,5. Сейчас водители проводят в дороге больше половины суток из-за многочисленных пересечений, светофоров и большой загруженности действующей федеральной трассы.
Высокая скорость проезда по М-12 будет достигаться за счет того, что на трассе не будет никаких пересечений с другими дорогами. Вместо них на разных уровнях появятся развязки, а пешеходные переходы обустроят или над землей, или под ней. При этом через каждые 50–80 километров трассы будут установлены заправки, станции шиномонтажа, мини-отели и закусочные.
При этом через каждые 50–80 километров трассы будут установлены заправки, станции шиномонтажа, мини-отели и закусочные.
Позаботятся строители и о природе. Для миграции животных, обитающих вблизи М-12, построят более 60 экопереходов. Вырубку леса в ходе работ сведут к необходимому минимуму, при этом будет обеспечена компенсационная посадка.
Как отмечают в ГК «Автодор», трасса между Москвой и Казанью также откроет новые перспективы для внутреннего туризма. Например, доехать до Нижегородского кремля можно будет за четыре часа, а маршрут от Москвы до Казанского кремля займет около семи часов.
Самая современная трасса России: какие возможности жителям Московской области подарит ЦКАД>>
Подмосковье разгрузится
В середине сентября губернатор Московской области Андрей Воробьев посетил подмосковный участок М-12 в Павлово-Посадском городском округе, где уже ведется подготовка к строительству трассы. По его словам, дорога «Москва – Казань» позволит разгрузить Носовихинское и Горьковское шоссе, а также снизит транспортную нагрузку городов восточного направления региона.
«Сообщение становится скоростным, комфортным. Про Носовиху рассказывать не надо, Горьковская трасса тоже очень загруженная. Президентский проект (строительство М-12 –прим. ред.) позволит разгрузить все восточное направление. Здесь проживает два миллиона человек. Шесть муниципалитетов коснется эта дорога», – сказал Воробьев.
В Московской области пройдет 78 километров трассы – 66 километров из них относятся к нулевому этапу, остальные к первому, который продолжится на территории Владимирской области. Нулевой этап от Северо-Восточной хорды с пересечением ЦКАД до транспортной развязки с автомобильной дорогой А-108 «Московское большое кольцо» будет включать обходы городов Балашиха и Ногинск. Все работы планируется завершить в 2023 году.
Как отмечают в пресс-службе губернатора и правительства Московской области, запуск современной шестиполосной трассы позволит разгрузить Балашиху, Электросталь, Павловский Посад и Орехово-Зуево, а также снизить количество транзитного транспорта на М-7 «Волга». Кроме того, жители смогут быстрее перемещаться между городами – так, после запуска М-12 вдвое сократится время в пути от Павловского Посада до Балашихинского микрорайона Железнодорожный.
Кроме того, жители смогут быстрее перемещаться между городами – так, после запуска М-12 вдвое сократится время в пути от Павловского Посада до Балашихинского микрорайона Железнодорожный.
В рамках проекта построят четыре транспортные развязки: с Новолыткаринской хордой в Люберцах, с Носовихинским шоссе в Богородском округе, с ЦКАД в Ногинске и с А-108 в Орехово-Зуеве.
Узнайте про масштабнейший проект транспортной инфраструктуры в Московском регионе>>
Стратегическая трасса
Как говорит в беседе с РИАМО завкафедрой ипотечного жилищного кредитования и финансовых инструментов рынка недвижимости Финансового университета при Правительстве России Александр Цыганов, новая трасса на востоке Подмосковья требовалась уже давно – находящиеся там Носовихинское и Горьковское шоссе успели получить среди автомобилистов дурную славу из-за бесконечных пробок. При этом направление, по которому пройдет М-12, считается стратегическим: в будущем трасса станет частью международного транспортного коридора «Европа – Западный Китай».
По словам гендиректора «Корпорации развития Московской области» Владимира Слипенькина, на этом маршруте расположено 70% автомобильной промышленности России, 50% аэрокосмической и оборонной промышленности, 40% металлургии, 30% машиностроения и приборостроения, 25% переработки нефти, химии, нефтехимии и газохимии, производства минеральных удобрений, а также 20% производства продуктов питания и сельского хозяйства.
Как отмечает Слипенькин, непосредственно в Подмосковье строительство трассы М-12 улучшит транспортную доступность целого ряда индустриальных площадок. Это, в частности, Богородский индустриальный парк и Машковский технопарк, технопарки «Ногинск» и «Уголек» (город Электроугли), а также индустриальные парки «Кабаново» (Орехово-Зуевский округ) и «Интер» (город Павловский Посад).
«Благодаря строительству новой трассы несколько тысяч человек, которые работают на различных предприятиях, расположенных в этих индустриальных парках, смогут быстрее и с большим удобством добираться до работы», – отмечает эксперт.
По его словам, благодаря запуску М-12 скорость доставки товаров и грузов до потребителей в Подмосковье возрастет. Все это принесет ощутимый экономический эффект и повысит привлекательность недвижимости, расположенной на востоке региона.
Тарифы и способы оплаты: что водителям нужно знать о ЦКАД>>
Найти баланс интересов
Впрочем, несмотря на все достоинства, специалисты находят у проекта М-12 и определенные проблемные места. В частности, как отмечает Александр Цыганов, трасса пройдет в Подмосковье, где мало мест вдали от населенных пунктов, а значит, необходимо учесть интересы собственников земли и домов.
«При осуществлении столь масштабного проекта нужен экологический контроль, возможности для выкупа земли и домов, которые могут попасть в зону отчуждения, а также защитные мероприятия по снижению воздействия шума и пыли. Очень важно не забыть про людей и природу, найти баланс интересов», – считает Александр Цыганов.
По-разному можно относиться и к тому, что проезд по новой М-12 будет платным. Однако, по мнению эксперта, это неизбежная цена свободного движения без пробок и частичной разгрузки бесплатных дорог.
Однако, по мнению эксперта, это неизбежная цена свободного движения без пробок и частичной разгрузки бесплатных дорог.
«Новая платная трасса способна создать качественную и скоростную альтернативу бесплатным дорогам, которой будет пользоваться не только транзитный транспорт, но и жители подмосковных городов, тем более что они сейчас быстро застраиваются, наращивают население и автопарк», – отмечает эксперт.
Москвовед и гид Максим Ращенков, который часто ездит по востоку Подмосковья и пользуется, помимо Горьковского и Носовихинского шоссе, еще и Егорьевским, уверен, что с запуском М-12 эти трассы станут свободнее.
«При строительстве дороги на Казань очень важно сделать максимально широкие развязки на въездах и выездах с МКАД, чтобы там не собирались пробки. И если все будет сделано грамотно, М-12 станет настоящим подарком для московских дачников, которые на загруженном восточном направлении смогут быстрее добираться домой», – заключает Максим Ращенков.
Из Москвы в Санкт‑Петербург на велосипеде: когда построят масштабную велотрассу>>
Спектакль «Дон Жуан.
 Нерассказанная история»
Нерассказанная история»Что ВсёКонцертыФильмы в прокатеСпектакли в театрахАвтособытияАкцииБалБалет, операБлаготворительностьВечеринки и дискотекиВыставкиДень ПобедыДень снятия блокадыЕвро-2020 по футболу в СПбКинопоказыКонференцииКрасота и модаЛекции, семинары и тренингиЛитератураМероприятия в ресторанахМероприятия ВОВОбластные событияОбщественные акцииПраздники и мероприятияПрезентации и открытияПремииРазвлекательные шоуРазвлечения для детейреконструкцияРелигияСобытия на улицеСпектаклиСпортивные события Творческие вечераФестивалиФК ЗенитШкольные каникулыЭкологические событияЭкскурсииЯрмарки
Где
ВездеАдминистрации р-новКреативные art заведенияПарки аттракционов, детские развлекательные центрыКлубы воздухоплаванияБазы, пансионаты, центры загородного отдыхаСауны и баниБарыБассейны и школы плаванияЧитальные залы и библиотекиМеста, где играть в бильярдБоулингМагазины, бутики, шоу-румы одеждыВерёвочные городки и паркиВодопады и гейзерыКомплексы и залы для выставокГей и лесби клубыГоры, скалы и высотыОтели ГостиницыДворцыДворы-колодцы, подъездыЛагеря для отдыха и развития детейПрочие места отдыха и развлеченийЗаброшки — здания, лагеря, отели и заводыВетеринарные клиники, питомники, зоогостиницыЗалы для выступлений, аренда залов для выступленийЗалы для переговоров, аренда залов для переговоровЗалы и помещения для вечеринок, аренда залов и помещений для вечеринокЗалы и помещения для мероприятий, аренда залов и помещений для мероприятийЗалы и помещения для праздников, аренда залов и помещений для праздниковЗалы и помещения для празднования дня рождения, аренда залов и помещений для празднования дня рожденияЗалы и помещения для проведения корпоративов, аренда залов и помещений для проведения корпоративовЗалы и помещения для проведения семинаров, аренда залов и помещений для проведения семинаровЗалы и помещения для тренингов, аренда залов и помещений для тренинговЗалы со сценой, аренда залов со сценойКонтактные зоопарки и парки с животнымиТуристические инфоцентрыСтудии йогиКараоке клубы и барыКартинг центрыЛедовые катки и горкиРестораны, бары, кафеКвесты в реальности для детей и взрослыхПлощадки для игры в кёрлингКиноцентры и кинотеатрыМогилы и некрополиВодное поло. байдарки, яхтинг, парусные клубыКоворкинг центрыКонференц-залы и помещения для проведения конференций, аренда конференц-залов и помещений для проведения конференцийКонные прогулки на лошадяхКрепости и замкиЛофты для вечеринок, аренда лофтов для вечеринокЛофты для дней рождения, аренда лофта для дней рожденияЛофты для праздников, аренда лофта для праздниковЛофты для свадьбы, аренда лофтов для свадьбыМагазины одежды и продуктов питанияМаяки и фортыМед клиники и поликлиникиДетские места отдыхаРазводный, вантовые, исторические мостыМузеиГосударственные музеи-заповедники (ГМЗ)Креативные и прикольные домаНочные бары и клубыПляжи, реки и озераПамятники и скульптурыПарки, сады и скверы, лесопарки и лесаПейнтбол и ЛазертагКатакомбы и подземные гротыПлощадиПлощадки для мастер-классов, аренда площадкок для мастер-классовПомещения и конференц залы для событий, конференций, тренинговЗалы для концертовПристани, причалы, порты, стоянкиПриюты и фонды помощиПрокат спортивного инвентаряСтудии красоты и парикмахерскиеОткрытые видовые крыши и площадкиКомплексы, арены, стадионыМужской и женский стриптиз девушекЗалы и помещения для онлайн-мероприятий, аренда залов и помещений для онлайн-мероприятийШколы танцевГипер и супермаркетыДК и театрыЭкскурсионные теплоходы по Неве, Лагоде и Финскому ЗаливуТоргово-развлекательные центры, комплексы и торговые центры, бизнес центрыУниверситеты, институты, академии, колледжиФитнес центры, спортивные клубы и оздоровительные центрыПространства для фотосессий и фотосъемкиСоборы, храмы и церкви
байдарки, яхтинг, парусные клубыКоворкинг центрыКонференц-залы и помещения для проведения конференций, аренда конференц-залов и помещений для проведения конференцийКонные прогулки на лошадяхКрепости и замкиЛофты для вечеринок, аренда лофтов для вечеринокЛофты для дней рождения, аренда лофта для дней рожденияЛофты для праздников, аренда лофта для праздниковЛофты для свадьбы, аренда лофтов для свадьбыМагазины одежды и продуктов питанияМаяки и фортыМед клиники и поликлиникиДетские места отдыхаРазводный, вантовые, исторические мостыМузеиГосударственные музеи-заповедники (ГМЗ)Креативные и прикольные домаНочные бары и клубыПляжи, реки и озераПамятники и скульптурыПарки, сады и скверы, лесопарки и лесаПейнтбол и ЛазертагКатакомбы и подземные гротыПлощадиПлощадки для мастер-классов, аренда площадкок для мастер-классовПомещения и конференц залы для событий, конференций, тренинговЗалы для концертовПристани, причалы, порты, стоянкиПриюты и фонды помощиПрокат спортивного инвентаряСтудии красоты и парикмахерскиеОткрытые видовые крыши и площадкиКомплексы, арены, стадионыМужской и женский стриптиз девушекЗалы и помещения для онлайн-мероприятий, аренда залов и помещений для онлайн-мероприятийШколы танцевГипер и супермаркетыДК и театрыЭкскурсионные теплоходы по Неве, Лагоде и Финскому ЗаливуТоргово-развлекательные центры, комплексы и торговые центры, бизнес центрыУниверситеты, институты, академии, колледжиФитнес центры, спортивные клубы и оздоровительные центрыПространства для фотосессий и фотосъемкиСоборы, храмы и церкви
Когда Любое времясегодня Сб, 9 октябрязавтра Вс, 10 октябряпонедельник, 11 октябрявторник, 12 октябрясреда, 13 октябрячетверг, 14 октябряпятница, 15 октябрясуббота, 16 октябрявоскресенье, 17 октябряпонедельник, 18 октября
Острый панкреатит — Лечение — NHS
Острый панкреатит лечат в больнице, где вы будете находиться под тщательным наблюдением на предмет наличия признаков серьезных проблем и получить поддерживающее лечение, например жидкости и кислород.
Люди с острым панкреатитом легкой степени обычно начинают выздоравливать в течение недели и либо больше не испытывают проблем, либо проблемы, которые проходят в течение 48 часов.
Многие люди достаточно хорошо себя чувствуют, чтобы покинуть больницу через несколько дней.
У пациентов с тяжелым острым панкреатитом могут развиться осложнения, требующие дальнейшего лечения, и может потребоваться госпитализация в отделение интенсивной терапии или интенсивной терапии (ОИТ). Выздоровление от тяжелого острого панкреатита может занять гораздо больше времени и может привести к летальному исходу.
Прочтите об осложнениях острого панкреатита, чтобы получить дополнительную информацию о тяжелых случаях.
Жидкости
Острый панкреатит может вызвать обезвоживание, поэтому жидкость вводится через трубку в вену (внутривенно или внутривенно), чтобы предотвратить обезвоживание.
Кислород
Чтобы ваше тело получало достаточно кислорода, вам могут вводить кислород через трубки в носу. Трубки можно будет удалить через несколько дней, когда ваше состояние улучшится.
Трубки можно будет удалить через несколько дней, когда ваше состояние улучшится.
Если у вас острый панкреатит в тяжелой форме, для облегчения дыхания можно использовать вентиляционное оборудование.
Обезболивающие
Острый панкреатит часто вызывает сильную боль в животе, поэтому вам, вероятно, понадобятся обезболивающие. Некоторые из них могут вызвать сильную сонливость.
Если вы навещаете кого-то, кто находится в больнице с острым панкреатитом, не пугайтесь и не беспокойтесь, если он покажется сонливым или невосприимчивым.
Вам может потребоваться прием антибиотиков, если у вас есть инфекция, а также панкреатит, например, если у вас инфекция грудной клетки или мочевыводящих путей.
Нутритивная поддержка
Если у вас острый панкреатит легкой степени, но вы не чувствуете себя, не болеете и не испытываете боли в животе, вы можете нормально есть.
Но если ваше состояние более тяжелое, вам могут посоветовать не есть твердую пищу в течение нескольких дней или дольше. Это связано с тем, что попытка переваривать твердую пищу может вызвать чрезмерную нагрузку на поджелудочную железу.
Это связано с тем, что попытка переваривать твердую пищу может вызвать чрезмерную нагрузку на поджелудочную железу.
Если вам нужно избегать твердой пищи, вам могут дать специальную жидкую пищевую смесь с необходимыми питательными веществами через зонд в животе (энтеральное питание).
Лечение основной причины
Как только состояние находится под контролем, может потребоваться лечение основной причины.
Камни в желчном пузыре
Если желчный камень вызывает панкреатит, вам может потребоваться процедура, называемая эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ), или вам может потребоваться удаление желчного пузыря.
Если вам нужен ERCP, у вас будет длинная тонкая трубка с камерой (эндоскопом), проходящая через ваш рот в живот. Это используется для удаления камней в желчном пузыре.
Операция по удалению желчного пузыря может быть сделана во время вашего пребывания в больнице или запланирована на несколько недель.
Удаление желчного пузыря не должно сильно повлиять на ваше здоровье, но может затруднить переваривание определенных продуктов, например жирных или острых продуктов.
В идеале желчный пузырь следует удалить в течение 2 недель после приступа панкреатита, если вы не слишком плохо себя чувствуете для операции.
Употребление алкоголя
После выздоровления от острого панкреатита вам следует полностью отказаться от алкоголя, если он был причиной вашего состояния.
Некоторые люди с острым панкреатитом зависимы от алкоголя и нуждаются в помощи и поддержке, чтобы бросить пить.Если это относится к вам, обратитесь за помощью к терапевту.
Лечение алкогольной зависимости включает:
Подробнее о лечении злоупотребления алкоголем.
Последняя проверка страницы: 29 октября 2018 г.
Срок следующей проверки: 29 октября 2021 г.
Дефект нервной трубки, Врожденный дефект, причины, профилактика
Обзор
Что такое анэнцефалия?
Анэнцефалия — это врожденный дефект (проблема со здоровьем, выявленная при рождении).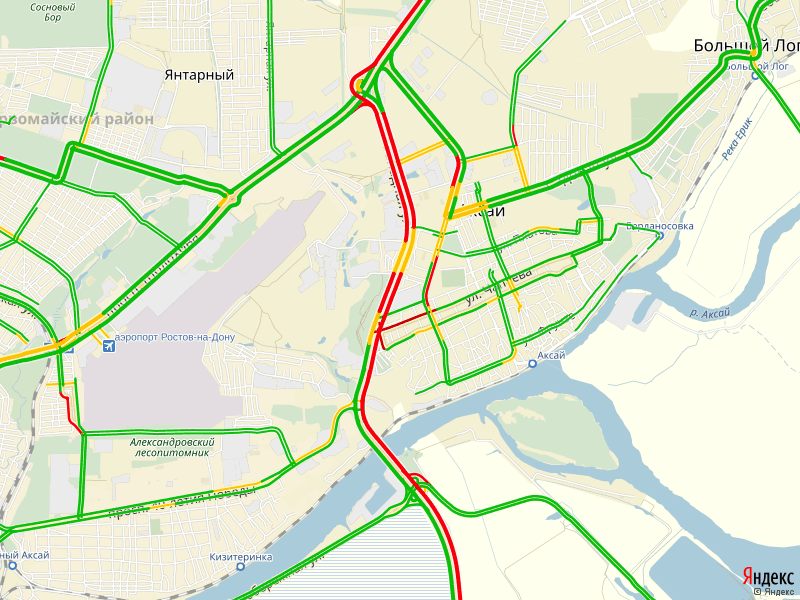 Это происходит, когда череп, скальп и мозг не развиваются должным образом в утробе матери.Части мозга и черепа ребенка отсутствуют. Образовавшаяся ткань мозга обычно обнажается, потому что для ее покрытия недостаточно кожи и костей.
Это происходит, когда череп, скальп и мозг не развиваются должным образом в утробе матери.Части мозга и черепа ребенка отсутствуют. Образовавшаяся ткань мозга обычно обнажается, потому что для ее покрытия недостаточно кожи и костей.
Врожденные дефекты нервной системы (головного мозга, позвоночника и нервов), такие как анэнцефалия, являются дефектами нервной трубки (NTD). Проблемы с нервной трубкой развиваются на очень ранних сроках беременности. Младенцы, рожденные с анэнцефалией, живут всего несколько часов или дней после рождения.
Насколько распространена анэнцефалия?
Примерно один из каждых 5000–10 000 детей рождается с анэнцефалией, и это заболевание чаще поражает девочек, чем мальчиков.Большинство беременностей с анэнцефалией заканчивается выкидышем или мертворождением. Женщины, у которых был еще один ребенок с NTD, например, с расщелиной позвоночника, имеют более высокий риск зачать ребенка с анэнцефалией.
Симптомы и причины
Что вызывает анэнцефалию?
Анэнцефалия не передается по наследству (передается в семье). В большинстве случаев это происходит без какой-либо семейной истории болезни. Но если у вас раньше был ребенок с дефектом нервной трубки (ДНТ), у вас больше шансов родить ребенка с анэнцефалией.
В большинстве случаев это происходит без какой-либо семейной истории болезни. Но если у вас раньше был ребенок с дефектом нервной трубки (ДНТ), у вас больше шансов родить ребенка с анэнцефалией.
Сочетание факторов окружающей среды, генов и питания во время беременности, вероятно, вызывает анэнцефалию. Некоторые лекарственные препараты и факторы риска повышают вероятность рождения ребенка с анэнцефалией или другим ДНТ, в том числе:
- Недостаток фолиевой кислоты: Женщины, которые не получают достаточного количества фолиевой кислоты (витамина B9) во время беременности, имеют более высокий риск рождения ребенка с анэнцефалией. Женщинам следует принимать дородовой витамин с 400 микрограммами (мкг) фолиевой кислоты до и во время беременности.
- Диабет: Неконтролируемый диабет увеличивает риск NTD. Это приводит к тому, что уровень глюкозы в крови (сахар в крови) становится слишком высоким, что вредит развитию вашего ребенка.

- Высокая температура тела: Повышенная температура, использование гидромассажной ванны или сауны на ранних сроках беременности может увеличить риск рождения ребенка с ДНТ.
- Лекарства: Противосудорожные препараты, такие как фенитоин (Дилантин®), карбамазепин (Тегретол®) и вальпроевая кислота (Депакот®), могут вызывать ДНТ.Некоторые из этих препаратов также лечат мигрень и биполярное расстройство.
- Ожирение: Женщины, у которых до беременности был избыточный вес, имеют более высокий шанс родить ребенка с анэнцефалией или другим NTD.
- Использование опиоидов: Прием опиоидов в течение первых двух месяцев беременности может вызвать NTD. К опиоидам относятся героин (запрещенный наркотик) и болеутоляющие, отпускаемые по рецепту, такие как гидрокодон.
Как возникает анэнцефалия?
Анэнцефалия, которую иногда называют «открытым черепом», возникает, когда верхняя часть нервной трубки не закрывается полностью во время развития ребенка. Нервная трубка — это плоский кусок ткани, который превращается в трубку и образует головной и спинной мозг. Без закрытой трубки мозг и череп не развиваются.
Нервная трубка — это плоский кусок ткани, который превращается в трубку и образует головной и спинной мозг. Без закрытой трубки мозг и череп не развиваются.
Как и все дефекты нервной трубки, анэнцефалия возникает на третьей и четвертой неделях беременности. Остальная часть тела ребенка продолжает формироваться и расти по мере развития беременности.
Диагностика и тесты
Как диагностируется анэнцефалия?
Во время беременности ваш лечащий врач может назначить анализы для выявления признаков, которые могут указывать на дефект нервной трубки.Медицинские работники также могут диагностировать анэнцефалию при рождении по внешнему виду новорожденного. Пренатальные тесты на анэнцефалию включают:
- Экран с четырьмя маркерами: Этот анализ крови проверяет наличие дефектов нервной трубки и генетических нарушений. Ваш поставщик медицинских услуг берет образец вашей крови и отправляет его в лабораторию для анализа. Один из тестов на экране четырех маркеров предназначен для определения альфа-фетопротеина (AFP).
 Тест на AFP обнаруживает более высокие уровни этого белка. Печень ребенка вырабатывает АФП, и при анэнцефалии его высокие уровни попадают в кровь матери.
Тест на AFP обнаруживает более высокие уровни этого белка. Печень ребенка вырабатывает АФП, и при анэнцефалии его высокие уровни попадают в кровь матери. - Ультразвук: Используя звуковые волны, этот визуальный тест позволяет получить изображения вашего будущего ребенка. Ваш врач использует ультразвук (сонограмму), чтобы осмотреть череп, мозг и позвоночник ребенка.
- Магнитно-резонансная томография плода (МРТ): Для более подробного изучения головного мозга и позвоночника ваш поставщик медицинских услуг может заказать этот визуализирующий тест. МРТ использует мощные магниты для получения изображений тканей и костей.
- Амниоцентез: Ваш врач вводит тонкую иглу в амниотический мешок (пузырь, наполненный жидкостью вокруг ребенка в утробе матери) и забирает немного жидкости.Лаборатория проверяет амниоцентез на высокий уровень АФП и фермента ацетилхолинэстеразы. Любое из этих веществ может означать, что у ребенка дефект нервной трубки.

Ведение и лечение
Можно ли вылечить анэнцефалию?
Медицинские работники не могут лечить анэнцефалию. Почти все дети, рожденные с анэнцефалией, умирают в течение нескольких часов или дней после рождения. Поставщики услуг сострадательно работают с семьями, чтобы помочь им попрощаться.
Профилактика
Как предотвратить анэнцефалию?
Хотя не всегда можно предотвратить анэнцефалию, вы можете снизить вероятность рождения ребенка с этим заболеванием.Чтобы снизить риск, вам следует:
- Получите много фолиевой кислоты: Принимайте 400 мкг фолиевой кислоты в день, даже если вы не планируете сразу же забеременеть. Дефекты нервной трубки (ДНТ) возникают на первом месяце беременности, поэтому очень важно начать прием фолиевой кислоты до того, как вы планируете забеременеть. Если у вас был ребенок с NTD, поговорите со своим врачом о приеме более 400 мкг фолиевой кислоты.
- Избегайте приема некоторых лекарств: Лекарства, контролирующие судороги и лечящие мигрень и биполярное расстройство, могут вызывать NTD.
 Перед тем, как забеременеть, узнайте у своего врача, какие лекарства вы принимаете. Не принимайте опиоиды, если считаете, что беременны.
Перед тем, как забеременеть, узнайте у своего врача, какие лекарства вы принимаете. Не принимайте опиоиды, если считаете, что беременны. - Держитесь подальше от саун и гидромассажных ванн: Чтобы температура вашего тела не становилась слишком высокой, никогда не ходите в сауну или гидромассажную ванну, если вы думаете, что можете быть беременны. Если у вас поднялась температура во время беременности, спросите своего врача о приеме ацетаминофена (Тайленол®) для снижения температуры.
- Управляйте своим здоровьем: Постарайтесь сбросить вес до зачатия, если у вас избыточный вес, и поддерживайте нормальный вес во время беременности.Если у вас диабет, поговорите со своим врачом о том, как безопасно управлять диабетом во время беременности
Перспективы / Прогноз
Каковы перспективы для детей с анэнцефалией?
Анэнцефалия — смертельное состояние. Большинство детей с анэнцефалией умирают до рождения, и беременность заканчивается выкидышем. Младенцы, рожденные с анэнцефалией, умирают в течение нескольких часов, дней или недель.
Младенцы, рожденные с анэнцефалией, умирают в течение нескольких часов, дней или недель.
Младенцы, выжившие при рождении, могут реагировать на прикосновения или звуки, но эти реакции являются непроизвольными.Новорожденные с анэнцефалией без сознания, слепы и глухи. Вы можете беспокоиться о том, что ваш ребенок расстроен или испытывает дискомфорт, но дети с анэнцефалией не могут чувствовать боли.
Жить с
Какие вопросы я должен задать своему провайдеру по поводу анэнцефалии?
Если вы планируете забеременеть, спросите своего врача, что вы можете сделать, чтобы снизить риск рождения ребенка с анэнцефалией. В идеале поговорите со своим врачом задолго до беременности, чтобы вместе составить план.
Если у вас был ребенок с дефектом нервной трубки, поговорите со своим врачом, прежде чем снова забеременеть. Ваш врач может порекомендовать принимать больше фолиевой кислоты (4000 мкг вместо 400 мкг), чтобы снизить риск рождения еще одного ребенка с дефектом нервной трубки.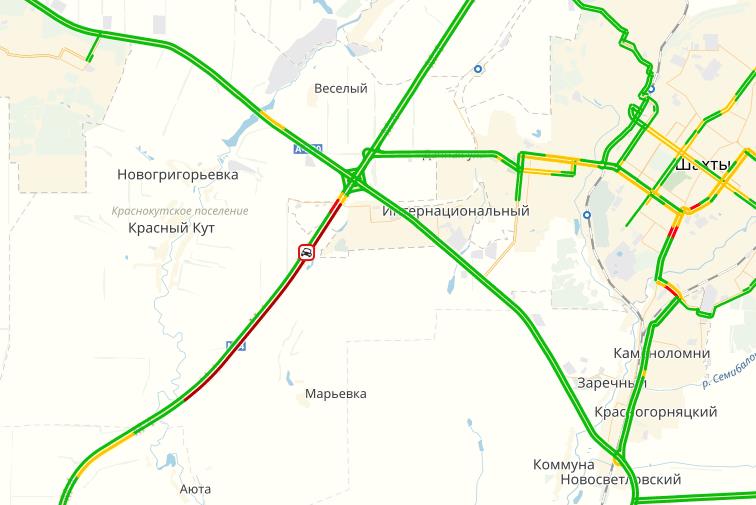 Но прием слишком большого количества фолиевой кислоты может быть опасным, поэтому обязательно следуйте рекомендациям врача.
Но прием слишком большого количества фолиевой кислоты может быть опасным, поэтому обязательно следуйте рекомендациям врача.
Справка из клиники Кливленда
Не всегда можно предотвратить анэнцефалию и другие дефекты нервной трубки.Но, планируя заранее и оставаясь здоровым, вы можете значительно снизить риск рождения ребенка с этим заболеванием. Если вы детородного возраста, вам следует принимать 400 мкг фолиевой кислоты каждый день, даже если вы не планируете беременность. Поговорите со своим врачом о том, как оставаться здоровым, особенно если у вас раньше был ребенок с дефектом нервной трубки.
Используемые дренажные системы грудной клетки
Ann Transl Med. 2015 Март; 3 (3): 43.
, 1 , 2 , 3 , 2 , 4 , 5 , 3 , 2 , 2 , 6 , 7 , 8 , 9 , 10 , 10 , 11 , 2 и 2Athanasios Zissimopoulos
11
osar 211
osar 1 Отделение кардиоторакальной хирургии, больница «Евангелисмос», Афины, Греция; 2 Легочная онкология, Г. Больница общего профиля Папаниколау, Салоникский университет Аристотеля, Салоники, Греция; 3 Кафедра медицинской онкологии, Медицинский факультет Университета Аристотеля, Салоники, Греция; 4 Отделение онкологии, Европейский медицинский центр «Интербалкан», Салоники, Греция; 5 Отделение онкологии, Частная клиника «БиоМедицина», Салоники, Греция; 6 Хирургическое отделение, Университетская больница общего профиля Александруполиса, Александруполис, Греция; 7 Отделение торакальной хирургии, Частная больница «Святой Лука», Салоники, Греция; 8 2-я легочная клиника больницы «Сотирия», Афины, Греция; 9 Легочная лаборатория, Госпиталь Александра, Афинский университет, Афины, Греция; 10 Ухо, нос и горло, Частная больница «Святой Лука», Панорама, Салоники, Греция; 11 Отделение ядерной медицины, Университетская больница общего профиля Александруполиса, Фракийский университет Демокрита, Александруполис, Греция
Больница общего профиля Папаниколау, Салоникский университет Аристотеля, Салоники, Греция; 3 Кафедра медицинской онкологии, Медицинский факультет Университета Аристотеля, Салоники, Греция; 4 Отделение онкологии, Европейский медицинский центр «Интербалкан», Салоники, Греция; 5 Отделение онкологии, Частная клиника «БиоМедицина», Салоники, Греция; 6 Хирургическое отделение, Университетская больница общего профиля Александруполиса, Александруполис, Греция; 7 Отделение торакальной хирургии, Частная больница «Святой Лука», Салоники, Греция; 8 2-я легочная клиника больницы «Сотирия», Афины, Греция; 9 Легочная лаборатория, Госпиталь Александра, Афинский университет, Афины, Греция; 10 Ухо, нос и горло, Частная больница «Святой Лука», Панорама, Салоники, Греция; 11 Отделение ядерной медицины, Университетская больница общего профиля Александруполиса, Фракийский университет Демокрита, Александруполис, Греция
 Для корреспонденции: Пол Зарогулидис, MD, PhD. Легочное отделение-онкологическое отделение «Г. Папаниколау », Университет Аристотеля, Салоники, Салоники, Греция. Электронная почта: moc.liamtoh@gorazp.
Для корреспонденции: Пол Зарогулидис, MD, PhD. Легочное отделение-онкологическое отделение «Г. Папаниколау », Университет Аристотеля, Салоники, Салоники, Греция. Электронная почта: moc.liamtoh@gorazp.Поступило 14.01.2015 г .; Принято 28 января 2015 г.
Copyright 2015 Annals of Translational Medicine. Все права защищены.Эта статья цитировалась в других статьях в PMC.Abstract
Пневматическая трубка — это гибкая пластиковая трубка, которая вводится через грудную стенку в плевральную полость или средостение.Он используется для удаления воздуха в случае пневмоторакса или жидкости, например, в случае плеврального выпота, крови, хилуса или гноя, когда эмпиема возникает из внутригрудного пространства. Он также известен как дренаж Бюлау или межреберный катетер. Установка дренажных трубок широко применяется радиологами, пульмонологами и торакальными хирургами. В зависимости от ситуации, с которой сталкивается врач, используются большие или маленькие катетеры. В текущем обзоре мы сосредоточимся на используемых дренажных системах грудной клетки.
Ключевые слова: Устройство дренажа грудной клетки, система дренажа грудной клетки, цифровое отсасывание, утечка воздуха, пневмоторакс, Бюлау
Введение
Давление вокруг легких ниже атмосферного давления вне тела.
Цели адекватной дренажной системы грудной клетки: (I) как можно быстрее удалить жидкость и воздух; (II) предотвращение возврата дренированного воздуха и жидкости в плевральную полость, восстановление отрицательного давления в плевральной полости для повторного расширения легкого.Таким образом, дренажное устройство должно: (I) позволять воздуху и жидкости выходить из груди; (II) содержать односторонний клапан для предотвращения возврата воздуха и жидкости в грудную клетку; (III) иметь такую конструкцию, чтобы устройство находилось ниже уровня грудной трубки для самотечного дренажа. Система дренажа подводной груди тюленя используется для восстановления надлежащего давления воздуха в легких, повторного надувания коллапса легкого, а также для удаления крови и других жидкостей. Система представляет собой двухкамерный или трехкамерный пластиковый блок с вертикальными колоннами, на которых указаны размеры в миллилитрах.Устройства торакального дренажа охватывают широкий спектр и значительно эволюционировали с момента их появления. Основным принципом конструкции этих систем было предотвращение попадания воздуха в плевральную полость во время различных фаз дыхательного цикла и непрерывный отток воздуха и жидкости из плевральной полости. Ключевым вопросом успешного лечения пациентов является понимание того, как работают эти системы. Приложение и разработка были основаны на оригинальной системе с одной бутылкой.Понимание этой основной системы знакомит нас с механизмом функционирования.
Система представляет собой двухкамерный или трехкамерный пластиковый блок с вертикальными колоннами, на которых указаны размеры в миллилитрах.Устройства торакального дренажа охватывают широкий спектр и значительно эволюционировали с момента их появления. Основным принципом конструкции этих систем было предотвращение попадания воздуха в плевральную полость во время различных фаз дыхательного цикла и непрерывный отток воздуха и жидкости из плевральной полости. Ключевым вопросом успешного лечения пациентов является понимание того, как работают эти системы. Приложение и разработка были основаны на оригинальной системе с одной бутылкой.Понимание этой основной системы знакомит нас с механизмом функционирования.
Система с одной бутылкой ()
(A) Система дренажа с одной бутылкой; (B) система дренажа грудной клетки с двумя бутылками; (C) трехбутылочная дренажная система грудной клетки (подробности см. В тексте).
Он состоит из бутылки, которая собирает и содержит жидкость и в то же время герметизирует утечку воздуха (водонепроницаемое уплотнение для защиты от протечек). В бутылку погружается жесткая соломка так, чтобы ее кончик находился на 2 см ниже поверхности физиологического раствора, который помещается в бутылку.Другой конец этой жесткой соломки соединяется с торакальной дренажной трубкой, помещенной в плевральную полость. Чтобы снизить давление из-за утечки воздуха, имеется открытие одностороннего декомпрессионного клапана (выпускного отверстия), через которое происходит сброс давления в системе. Перед подключением системы к пациенту важно снять эту крышку клапана.
В бутылку погружается жесткая соломка так, чтобы ее кончик находился на 2 см ниже поверхности физиологического раствора, который помещается в бутылку.Другой конец этой жесткой соломки соединяется с торакальной дренажной трубкой, помещенной в плевральную полость. Чтобы снизить давление из-за утечки воздуха, имеется открытие одностороннего декомпрессионного клапана (выпускного отверстия), через которое происходит сброс давления в системе. Перед подключением системы к пациенту важно снять эту крышку клапана.
Когда плевральное давление положительное, давление в жесткой соломке становится положительным, и если положительное давление в жесткой соломке больше, чем глубина, на которую трубка погружена в физиологический раствор, в баллон поступает воздух. а затем сбросить давление путем выброса в атмосферу.Если плевральное давление отрицательное, жидкость будет перемещаться из баллона в жесткую соломинку, и воздух не попадет в плевральную полость или жесткую соломинку. Эта система называется гидрозатвором, потому что бутылка с водой изолирует плевральную полость от воздуха или жидкости снаружи тела. Как соломинка в напитке, воздух может проходить через соломинку, но воздух не может подниматься обратно вверх.
Как соломинка в напитке, воздух может проходить через соломинку, но воздух не может подниматься обратно вверх.
Понятно, что когда жесткая соломинка находится выше уровня жидкости в бутылке, система не будет работать постоянно, развивая пневмоторакс.
Однако, когда значительное количество жидкости сливается из плевральной полости пациента, уровень жидкости повышается, что требует большего давления на жесткую соломинку для эффективного удаления дополнительного воздуха из плевральной полости в бутылку. На практике эта система работает, если из сундука выходит только воздух, потому что, если жидкость стекает, она добавляется к жидкости в гидрозатворе и увеличивает глубину, а по мере увеличения глубины воздуху становится труднее протолкнуться. повышенный уровень воды и может привести к тому, что в груди останется воздух.В результате система с одним флаконом эффективно работает при неосложненном пневмотораксе.
Еще одним недостатком этой системы является то, что размещение бутылки на уровне выше груди пациента вызывает попадание жидкости в плевральную полость (1).
Двухкамерная система ()
По вышеупомянутым причинам неэффективной работы однокамерной системы при излиянии плевральной жидкости была введена двухкамерная система. Эта система предпочтительнее, чем система с одной бутылкой, когда из плевральной полости выводится большое количество жидкости.В этой системе первая бутылка (ближе к пациенту) собирает дренаж, а вторая бутылка представляет собой гидрозатвор, который остается на высоте 2 см (гидрозатвор и вентиляционное отверстие). Следовательно, степень водонепроницаемости не увеличивается, поскольку жидкость накапливается в сливной емкости. Бутылка с водяным затвором является ключом к дренажу грудной клетки, поскольку она включает в себя место для сбора дренажа и односторонний клапан, который предотвращает возврат воздуха или жидкости в грудную клетку. Системы дренажа грудной клетки с одной и двумя бутылками полагаются на силу тяжести, чтобы создать градиент давления, с помощью которого воздух и жидкость покидают грудную клетку. Сохранение дренажной системы ниже уровня груди пациента улучшает дренаж под действием силы тяжести; дополнительное давление создается, когда пациент выдыхает или кашляет. Однако, если у пациента наблюдается значительная утечка воздуха в плевральную полость, гравитационного дренажа может быть недостаточно для опорожнения грудной клетки, и может потребоваться отсасывание. Это также означает добавление к системе третьего баллона — баллона с контролем всасывания.
Сохранение дренажной системы ниже уровня груди пациента улучшает дренаж под действием силы тяжести; дополнительное давление создается, когда пациент выдыхает или кашляет. Однако, если у пациента наблюдается значительная утечка воздуха в плевральную полость, гравитационного дренажа может быть недостаточно для опорожнения грудной клетки, и может потребоваться отсасывание. Это также означает добавление к системе третьего баллона — баллона с контролем всасывания.
Трехкамерная система ()
В 1967 году Deknatel представила первый интегрированный одноразовый дренажный блок грудной клетки, основанный на трехбутылочной системе.Основным рациональным вариантом этого подхода в то время было то, что отсасывание всегда требовалось, чтобы вытягивать воздух и жидкость из плевральной полости и подтягивать легкое к париетальной плевре. Если требуется отсос, добавляется третья бутылка. Однако недавние исследования показали, что всасывание может фактически продлить утечку воздуха из легких, вытягивая воздух через отверстие, которое в противном случае закрылось бы само (2,3). Одна из камер агрегата — коллекторная. Трубка пациента соединяет дренажный блок непосредственно с грудной трубкой.Любой дренаж из груди попадает в эту камеру. Сборная камера должна быть откалибрована и иметь поверхность для записи, чтобы можно было легко измерять и записывать время, дату и количество дренажа. Средняя камера традиционной дренажной системы грудной клетки — это гидрозатвор. Основное назначение гидрозатвора — обеспечить выход воздуха из плевральной полости на выдохе и предотвратить попадание воздуха в плевральную полость или средостение при вдохе. Когда камера водяного затвора заполнена стерильной жидкостью до линии 2 см, устанавливается 2-сантиметровый водяной затвор.Для поддержания эффективного уплотнения важно постоянно держать дренажный блок грудной клетки в вертикальном положении и следить за уровнем воды в гидрозатворе, чтобы проверить испарение. Иногда необходимо оказать отрицательное давление в плевральной полости, чтобы облегчить повторное расширение подлежащей паренхимы легкого или ускорить удаление воздуха из плевральной полости.
Одна из камер агрегата — коллекторная. Трубка пациента соединяет дренажный блок непосредственно с грудной трубкой.Любой дренаж из груди попадает в эту камеру. Сборная камера должна быть откалибрована и иметь поверхность для записи, чтобы можно было легко измерять и записывать время, дату и количество дренажа. Средняя камера традиционной дренажной системы грудной клетки — это гидрозатвор. Основное назначение гидрозатвора — обеспечить выход воздуха из плевральной полости на выдохе и предотвратить попадание воздуха в плевральную полость или средостение при вдохе. Когда камера водяного затвора заполнена стерильной жидкостью до линии 2 см, устанавливается 2-сантиметровый водяной затвор.Для поддержания эффективного уплотнения важно постоянно держать дренажный блок грудной клетки в вертикальном положении и следить за уровнем воды в гидрозатворе, чтобы проверить испарение. Иногда необходимо оказать отрицательное давление в плевральной полости, чтобы облегчить повторное расширение подлежащей паренхимы легкого или ускорить удаление воздуха из плевральной полости. Добавление третьего баллона позволяет осуществлять контролируемое всасывание. Вентиляционное отверстие в баллоне с регулятором всасывания соединено с выпускным отверстием на баллоне с водяным затвором.Две бутылки соединены между собой. Бутылка для контроля всасывания имеет жесткую соломинку, аналогичную бутылке с водяным затвором. Величина отрицательного давления в системе всасывания равна глубине погружения жесткой соломинки под жидкую поверхность бутылки. Этот размер можно изменить, отрегулировав положение жесткой соломинки по отношению к бутылке с контролем всасывания или изменив глубину жидкости в бутылке. Неконтролируемое всасывание может иметь последствия, совершенно отличные от ожидаемых.Усиление всасывания максимизирует утечку воздуха и создает больше шума, раздражения, дискомфорта, способствует испарению жидкости из контрольной бутылки и, поскольку это усиливает утечку воздуха, продлевает пребывание в больнице из-за обслуживания трубки с повышенной болезненностью (1). Пузырьки в камере гидрозатвора указывают на утечку воздуха.
Добавление третьего баллона позволяет осуществлять контролируемое всасывание. Вентиляционное отверстие в баллоне с регулятором всасывания соединено с выпускным отверстием на баллоне с водяным затвором.Две бутылки соединены между собой. Бутылка для контроля всасывания имеет жесткую соломинку, аналогичную бутылке с водяным затвором. Величина отрицательного давления в системе всасывания равна глубине погружения жесткой соломинки под жидкую поверхность бутылки. Этот размер можно изменить, отрегулировав положение жесткой соломинки по отношению к бутылке с контролем всасывания или изменив глубину жидкости в бутылке. Неконтролируемое всасывание может иметь последствия, совершенно отличные от ожидаемых.Усиление всасывания максимизирует утечку воздуха и создает больше шума, раздражения, дискомфорта, способствует испарению жидкости из контрольной бутылки и, поскольку это усиливает утечку воздуха, продлевает пребывание в больнице из-за обслуживания трубки с повышенной болезненностью (1). Пузырьки в камере гидрозатвора указывают на утечку воздуха. Управление утечкой воздуха остается основной проблемой при обсуждении пневмоторакса. Инструменты для надежной диагностики утечки воздуха необходимы для принятия терапевтических решений и дальнейших манипуляций.Консенсуса по этому пункту достаточно сложно; таким образом, требуется объективность, и было приложено много усилий, чтобы ввести и установить объективную воспроизводимую систему классификации утечек воздуха. Исследования показали, что гидрозатвор превосходит всасывание через стену, чтобы помочь остановить большинство протечек. Даже у пациентов с пневмотораксом и утечкой воздуха гидрозатвор безопасен и лучше всего; однако, если у пациента имеется большая утечка (больше, чем выдох 3 по системе классификации), или у него наблюдается подкожная эмфизема или расширяющийся пневмоторакс, вызывающий гипоксию, тогда необходимо произвести отсасывание (-10 см воды) через грудные дренажные трубки ( 4-6).Измеритель утечки воздуха пациента, существующий в некоторых системах, показывает приблизительную степень утечки воздуха из грудной полости.
Управление утечкой воздуха остается основной проблемой при обсуждении пневмоторакса. Инструменты для надежной диагностики утечки воздуха необходимы для принятия терапевтических решений и дальнейших манипуляций.Консенсуса по этому пункту достаточно сложно; таким образом, требуется объективность, и было приложено много усилий, чтобы ввести и установить объективную воспроизводимую систему классификации утечек воздуха. Исследования показали, что гидрозатвор превосходит всасывание через стену, чтобы помочь остановить большинство протечек. Даже у пациентов с пневмотораксом и утечкой воздуха гидрозатвор безопасен и лучше всего; однако, если у пациента имеется большая утечка (больше, чем выдох 3 по системе классификации), или у него наблюдается подкожная эмфизема или расширяющийся пневмоторакс, вызывающий гипоксию, тогда необходимо произвести отсасывание (-10 см воды) через грудные дренажные трубки ( 4-6).Измеритель утечки воздуха пациента, существующий в некоторых системах, показывает приблизительную степень утечки воздуха из грудной полости. Счетчик состоит из пронумерованных столбцов, обозначенных от 1 (низкий) до 7 (высокий). Чем выше пронумерованный столбец, через который происходит образование пузырьков, тем выше степень утечки воздуха (). Документируя это число, врач может отслеживать увеличение или уменьшение утечки воздуха.
Счетчик состоит из пронумерованных столбцов, обозначенных от 1 (низкий) до 7 (высокий). Чем выше пронумерованный столбец, через который происходит образование пузырьков, тем выше степень утечки воздуха (). Документируя это число, врач может отслеживать увеличение или уменьшение утечки воздуха.
Измеритель утечки воздуха [1-5] позволяет «измерить» утечку и контролировать ее с течением времени.
Камера водяного затвора может также иметь калиброванный манометр для измерения величины отрицательного давления в плевральной полости.Уровень воды в небольшом рукаве гидрозатвора повышается по мере того, как внутриплевральное давление становится более отрицательным. Если утечки воздуха нет, уровень воды должен подниматься и опускаться вместе с дыханием пациента, отражая нормальные изменения давления в плевральной полости. Во время спонтанного дыхания уровень воды должен подниматься при вдохе и падать при выдохе. Если пациент получает вентиляцию с положительным давлением, колебания будут прямо противоположными уровню воды, который должен падать при вдохе и повышаться при выдохе. Это колебание называется тидейлингом и является одним из индикаторов открытой плевральной грудной клетки. В некоторых установках есть антисифонный поплавковый клапан в столбе жидкости гидрозатвора, который предотвращает выкачивание воды из камеры гидрозатвора в сборную камеру в ситуациях, которые создают высокое отрицательное давление, например, при зачистке грудной клетки.
Это колебание называется тидейлингом и является одним из индикаторов открытой плевральной грудной клетки. В некоторых установках есть антисифонный поплавковый клапан в столбе жидкости гидрозатвора, который предотвращает выкачивание воды из камеры гидрозатвора в сборную камеру в ситуациях, которые создают высокое отрицательное давление, например, при зачистке грудной клетки.
Оригинальная конструкция поплавкового клапана в верхней части этой камеры позволяла неконтролируемому уровню вакуума накапливаться в груди пациента при каждом последующем снятии трубки пациента.Чтобы устранить это накопление давления, производители также добавили ручные предохранительные клапаны высокого отрицательного давления к дренажным системам грудной клетки, которые позволяют фильтрованному атмосферному воздуху входить в систему, чтобы предотвратить любое накопление отрицательного давления в пациенте. Однако при использовании ручных устройств врач должен распознать состояние высокой отрицательности, о чем свидетельствует повышение уровня воды в гидрозатворе, и нажать предохранительный клапан, чтобы исправить ситуацию.
Три ситуации могут вызвать высокое отрицательное давление: (I) пациент с респираторной недостаточностью, сильно кашляет или плачет; (II) удаление плевральной дренажной трубки; (III) уменьшение или отключение всасывания.Энергичное доение или зачистка могут создать опасно высокое отрицательное давление. Исследования документально подтвердили отрицательное давление до -450 см H 2 O. Система предотвращает накопление чрезмерно высокого отрицательного давления, как обсуждалось выше; однако временное высокое отрицательное давление, создаваемое энергичным удалением, может подвергнуть пациента риску травмы средостения и трансплантата. Мы должны действовать осторожно и следовать установленным протоколам больниц. Как уже упоминалось, ручной предохранительный клапан с высокой степенью отрицательности расположен поверх дренажных систем грудной клетки.Нажатие на предохранительный клапан с высоким уровнем отрицательности позволяет отфильтрованному воздуху проникать в систему, снимая отрицательный эффект и позволяя уровню воды вернуться к исходному уровню в гидрозатворе. Мы должны использовать предохранительный клапан с высокой отрицательностью с осторожностью. Если всасывание не работает или если работает самотечный дренаж, нажатие на предохранительный клапан высокого отрицательного давления может снизить отрицательное давление в сборной камере до нуля (атмосфера), что может привести к пневмотораксу (7).
Мы должны использовать предохранительный клапан с высокой отрицательностью с осторожностью. Если всасывание не работает или если работает самотечный дренаж, нажатие на предохранительный клапан высокого отрицательного давления может снизить отрицательное давление в сборной камере до нуля (атмосфера), что может привести к пневмотораксу (7).
Контроль всасывания влажного воздуха
Камера на левой стороне устройства является камерой контроля всасывания.Традиционные дренажные устройства грудной клетки регулируют количество всасывания по высоте столба воды в камере контроля всасывания. Обычно рекомендуется давление всасывания -20 см вод. Ст. 2 O. Более низкие уровни могут быть показаны младенцам и пациентам с рыхлой легочной тканью или по назначению врача. В системе управления влажным всасыванием камера регулирования всасывания заполняется до желаемой высоты стерильной жидкостью, а короткая всасывающая трубка подсоединяется к источнику всасывания, который регулируется для создания мягкого пузыря в камере регулирования всасывания. Увеличение всасывания в источнике всасывания увеличит поток воздуха через систему, но окажет минимальное влияние на величину всасывания, воздействующую на грудную полость. Чрезмерное всасывание из источника не только вызывает громкие пузыри (которые могут беспокоить пациентов и лиц, осуществляющих уход), но также ускоряет испарение воды из камеры контроля всасывания. Это приводит к уменьшению количества всасывания, применяемого к пациенту, по мере того, как уровень воды уменьшается.
Увеличение всасывания в источнике всасывания увеличит поток воздуха через систему, но окажет минимальное влияние на величину всасывания, воздействующую на грудную полость. Чрезмерное всасывание из источника не только вызывает громкие пузыри (которые могут беспокоить пациентов и лиц, осуществляющих уход), но также ускоряет испарение воды из камеры контроля всасывания. Это приводит к уменьшению количества всасывания, применяемого к пациенту, по мере того, как уровень воды уменьшается.
Сухое отсасывание
Следующим шагом в развитии дренажных устройств грудной клетки стала разработка камер контроля сухого отсоса.Системы контроля всасывания без жидкости обеспечивают множество преимуществ: можно достичь более высоких уровней давления всасывания, легко настроить и нет жидкости, которая могла бы испаряться, что уменьшило бы количество всасывания, применяемого к пациенту.
Вместо регулирования уровня всасывания с помощью столба воды, устройства сухого всасывания управляются самокомпенсирующимся регулятором. Чтобы установить настройку всасывания, поверните ручку на заданный уровень всасывания. Всасывание можно установить на −10, −15, −20, −30 или −40 см водяного столба.При открытии агрегат обычно предварительно устанавливается на -20 см водяного столба. Подсоедините короткую всасывающую трубку или всасывающий патрубок к источнику всасывания. Источник всасывания должен обеспечивать поток воздуха со скоростью не менее 16 литров в минуту (л / мин). Настройка регулятора всасывания определяет приблизительную величину всасывания независимо от величины всасывания источника. Ситуации с пациентами, которые могут потребовать более высокого давления всасывания, равного -30 или -40 см H 2 O, включают: большую утечку воздуха с поверхности легких, эмпиему или вязкий плевральный выпот, снижение эластичности легких или ожидаемые трудности с расширением легочной артерии. легочная ткань для заполнения гемиторакса.
Чтобы установить настройку всасывания, поверните ручку на заданный уровень всасывания. Всасывание можно установить на −10, −15, −20, −30 или −40 см водяного столба.При открытии агрегат обычно предварительно устанавливается на -20 см водяного столба. Подсоедините короткую всасывающую трубку или всасывающий патрубок к источнику всасывания. Источник всасывания должен обеспечивать поток воздуха со скоростью не менее 16 литров в минуту (л / мин). Настройка регулятора всасывания определяет приблизительную величину всасывания независимо от величины всасывания источника. Ситуации с пациентами, которые могут потребовать более высокого давления всасывания, равного -30 или -40 см H 2 O, включают: большую утечку воздуха с поверхности легких, эмпиему или вязкий плевральный выпот, снижение эластичности легких или ожидаемые трудности с расширением легочной артерии. легочная ткань для заполнения гемиторакса.
При наличии большой утечки воздуха поток воздуха может быть увеличен за счет увеличения всасывания источника без увеличения наложенной отрицательности. Нет необходимости изменять настройку всасывания в системе, чтобы приспособиться к большим потокам воздуха.
Нет необходимости изменять настройку всасывания в системе, чтобы приспособиться к большим потокам воздуха.
Уровень контроля всасывания можно изменить в любое время в соответствии с предписаниями, просто повернув ручку на новую настройку всасывания (7). Недостатком системы сухого всасывания является то, что она не обеспечивает такой же уровень информации для оценки пациента, как обычный гидрозатвор; например, врач не может видеть изменения уровня воды, отражающие изменения давления в груди.Для дополнительного обнаружения утечки воздуха можно заполнить отдельный датчик утечки воздуха водой. Индикатор вакуума на лицевой стороне слива обеспечивает визуальное подтверждение отрицательного давления (вакуума) внутри сборной камеры (8).
Зажимать или не зажимать
Решение о том, зажимать ли дренажную трубку, когда дренажная система опрокинулась, отсоединилась или иным образом нарушилась, основывается на вашей первоначальной оценке камеры гидрозатвора и измерителя утечки воздуха. Если в водяном затворе не было пузырей, можно сделать вывод, что утечки воздуха из легких нет.Следовательно, трубка может быть зажата на короткое время, необходимое для восстановления дренажа. Если появились пузыри и ваша оценка определила утечку воздуха из легких, нельзя зажимать дренажную трубку. Это приведет к скоплению воздуха в плевральной полости, поскольку воздух не имеет выхода. Это может быстро привести к напряженному пневмотораксу. Несколько раз вам следует зажать плевральную дренажную трубку, когда: (I) вы выполняете назначенную врачом процедуру, такую как склерозирование; (II) оценка утечки или; (III) перед удалением плевральной дренажной трубки, чтобы определить, может ли пациент обойтись без плевральной дренажной трубки (по предписанию врача).Никогда не следует зажимать плевральную дренажную трубку во время транспортировки пациента, если дренажная система грудной клетки не нарушается во время движения пациента, и только при отсутствии утечки воздуха (7,9-11).
Если в водяном затворе не было пузырей, можно сделать вывод, что утечки воздуха из легких нет.Следовательно, трубка может быть зажата на короткое время, необходимое для восстановления дренажа. Если появились пузыри и ваша оценка определила утечку воздуха из легких, нельзя зажимать дренажную трубку. Это приведет к скоплению воздуха в плевральной полости, поскольку воздух не имеет выхода. Это может быстро привести к напряженному пневмотораксу. Несколько раз вам следует зажать плевральную дренажную трубку, когда: (I) вы выполняете назначенную врачом процедуру, такую как склерозирование; (II) оценка утечки или; (III) перед удалением плевральной дренажной трубки, чтобы определить, может ли пациент обойтись без плевральной дренажной трубки (по предписанию врача).Никогда не следует зажимать плевральную дренажную трубку во время транспортировки пациента, если дренажная система грудной клетки не нарушается во время движения пациента, и только при отсутствии утечки воздуха (7,9-11).
О чем мы должны позаботиться
Держите систему закрытой и ниже уровня груди. Убедитесь, что все соединения заклеены лентой, а грудная трубка прикреплена к грудной стенке;
Убедитесь, что камера контроля аспирации заполнена стерильной водой до уровня 20 см или в соответствии с предписаниями.При использовании всасывания убедитесь, что уровень давления всасывающего устройства вызывает медленное, но устойчивое образование пузырьков в камере контроля всасывания;
Убедитесь, что камера гидрозатвора заполнена стерильной водой до уровня, указанного производителем. Вы должны увидеть колебания уровня жидкости в камере гидрозатвора; если вы этого не сделаете, возможно, система не будет патентоспособной или не работает должным образом, или возможно, что легкое пациента снова расширилось;
Обратите внимание на постоянное или прерывистое пузырение в камере гидрозатвора, которое указывает на утечки в дренажной системе.Выявите и устраните внешние утечки. Немедленно сообщите поставщику медицинских услуг, если вы не можете определить внешнюю утечку или устранить ее;
Оцените количество, цвет и консистенцию дренажа в дренажной трубке и в сборной камере. Отметьте уровень дренажа на внешней стороне приемной камеры (с указанием даты, времени и инициалов) каждые 8 часов или чаще, если указано. Сообщите, что дренаж чрезмерный, мутный или неожиданно кровавый;
Поощряйте пациента выполнять глубокое дыхание, кашель и стимулирующую спирометрию.Помогите с репозиционированием или передвижением в соответствии с указаниями. Обеспечьте адекватную анальгезию;
Оцените жизненно важные функции, звуки дыхания, SpO 2 и место введения подкожной эмфиземы в соответствии с указаниями;
При удалении плевральной трубки немедленно наложите стерильную окклюзионную петролейную марлевую повязку на это место, чтобы предотвратить попадание воздуха в плевральную полость;
Не позволяйте дренажной трубке изгибаться, петлять или мешать движению пациента;
Не зажимайте плевральную дренажную трубку, кроме как на мгновение при замене дренажного устройства грудной клетки, оценке утечки воздуха или оценке переносимости пациентом удаления плевральной дренажной трубки, а также во время удаления плевральной дренажной трубки;
Не трогайте грудную трубку агрессивно; не раздевать и не доить его;
Пациент, у которого нет боли, до такой степени, что может быть произведен эффективный кашель, будет создавать гораздо более высокое давление, чем может быть безопасно создано с помощью аспирации;
Если пациент не может повторно накачать собственное легкое, может помочь «грудное» отсасывание большого объема и низкого давления в диапазоне 15-25 см воды;
Пациенты, получающие искусственную вентиляцию легких, не могут эффективно кашлять, поэтому рекомендуется отсасывание;
Медперсонал, обученный распознавать неисправности в дренажной и аспирационной системе, требует тщательного наблюдения.Лучше снять отсос, чем использовать неисправный прибор;
Глубина воды во всасывающем баллоне определяет величину отрицательного давления, которое может быть передано в грудную клетку, а НЕ показания на регуляторе вакуума;
Нет никаких исследований, подтверждающих это число −20 см H 2 O, просто условное обозначение. Более высокое отрицательное давление может увеличить скорость потока из грудной клетки, но также может повредить ткани;
Камера водяного затвора и камера контроля всасывания обеспечивают мониторинг внутригрудного давления.Помните, что при гравитационном дренаже без всасывания уровень воды в камере гидрозатвора равен внутригрудному давлению;
Медленное, постепенное повышение уровня воды с течением времени означает усиление отрицательного давления в плевральной полости и сигнализирует о заживлении. Цель — вернуться к -8 см H 2 O;
Когда мы применяем всасывание: Уровень воды в системе контроля всасывания + уровень воды в камере гидрозатвора = внутригрудное давление.
Клапан Геймлиха ()
Этот клапан (также известный как клапан Геймлиха в честь его изобретателя Генри Геймлиха) представляет собой односторонний резиновый клапан с флаттером внутри жесткой пластиковой трубки, которая подключается к стандартному сливу грудной клетки.Его не нужно держать в вертикальном положении, как герметичный подводный слив, поэтому он подходит для амбулаторного использования. Тем не менее, эфферентный портал клапана Геймлиха должен оставаться открытым для атмосферы, что затрудняет контроль за выходящей жидкостью. Устройство громоздко под одеждой, и его постоянная проблема — появление пятен. Чтобы избежать этой проблемы, клапан следует прикрепить к перфорированному пластиковому пакету или можно использовать специально разработанный односторонний клапан с небольшим резервуаром. Доступны и другие устройства для амбулаторного лечения, включающие систему проверки утечек воздуха, но они более дорогие, чем классический Heimlich или полиэтиленовый пакет (12).
Использование этого одностороннего клапана было предложено при амбулаторном лечении первых эпизодов первичного спонтанного пневмоторакса (13,14), при раннем послеоперационном выписке после лобэктомии или сегментэктомии при раке легкого в протоколах быстрого отслеживания (15- 17), при осложненных послеоперационных утечках воздуха и т. Д. (18).
Технологический прогресс: цифровые системы ()
Цифровой торакальный дренаж (Thopaz-Medela).
Несмотря на значительный прогресс, достигнутый измерителем утечки воздуха в лечении пациентов с утечками, наличие или отсутствие утечки все еще имеет субъективный оттенок и не было полностью количественно оценено.Например, врачи нередко спрашивают друг друга, глядя на камеру утечки воздуха: «Был ли действительно пузырь на этом дыхании, действительно ли была утечка, или это была просто утечка импульса и очистка воздуха? с первым кашлем? » Часто один опытный наблюдатель у постели больного сообщает об утечке, а другой не соглашается. Учитывая тенденцию третьего тысячелетия к цифровизации во многих сферах жизни, особенно в науке, неудивительно, что несколько компаний применили цифровые технологии для объективного измерения размера утечки воздуха из дренажной трубки (19).В настоящее время существуют системы, которые генерируют потоки с помощью цифровых счетчиков, встроенных в дренажные порталы. Усовершенствованные цифровые системы дренажа грудной клетки позволяют раннюю мобилизацию пациентов с помощью аспирации и точного построения графика утечки воздуха. У них есть научные цифровые записи потоков со встроенной системой сигнализации. Существуют различные сигналы, которые предупреждают медсестер о блоках, большом объеме и состоянии батареи. Устройство также промывает коллекторную трубку, соединенную с межреберным дренажем, предотвращая закупорку дренажей.
Клиницисты могут оценить утечку воздуха научно и объективно, поскольку данные могут быть просмотрены в графическом формате. Удаление дренажа выполняется при минимальном потоке и стабильных графиках. В рандомизированном исследовании сообщалось, что использование такого электронного дренажного устройства грудной клетки было связано с экономией затрат примерно на 500 евро на пациента (20). Для другого было продемонстрировано сокращение продолжительности использования плевральной дренажной трубки на два дня и более короткое пребывание в больнице на 1,5 дня с последующей экономией примерно 750 евро на пациента (21).Идеальная цифровая дренажная система грудной клетки имеет следующие характеристики: большой удобный резервуар для сбора и анализа жидкости; функционирует на разных уровнях всасывания; компактный, чтобы позволить пациенту передвигаться; не содержит латекса, бесшумный, безопасный при опрокидывании, многоразовый и недорогой; цифровое непрерывное точное измерение количества дренажа плевральной дренажной трубки и размера утечек воздуха; письменная запись событий в плевральной полости; прост в использовании как для персонала, так и для пациентов; позволяет отправить пациента домой на том же устройстве; данные доступны в медпункте или в кабинете врача для оценки (22–39).Нет никаких сомнений в том, что будущее принадлежит новым технологиям. Однако внедрение цифровых устройств зависит от многих параметров: превосходство качества, ознакомление медицинского и медперсонала, образование и подготовка, культура внедрения технологических достижений, доступность источников и рентабельность. некоторые из них (40-59). Для специалистов наиболее эффективное устройство обычно наиболее знакомо им, но утечка воздуха остается медицинской проблемой и иногда требует сложного подхода и гибкости, чтобы дать надежное решение, обеспечить высокое качество жизни, отсутствие боли или дискомфорта и в то же время уменьшить стоимость (50,60-66).
Благодарности
Раскрытие информации: Авторы заявляют об отсутствии конфликта интересов.
Список литературы
1. Light RW. ред. Заболевания плевры. 3-е издание. Уильямс и Уилкинс, 1995: 330-2. [Google Scholar] 2. Coughlin SM, Emmerton-Coughlin HM, Malthaner R. Управление грудной дренажной трубкой после резекции легкого: систематический обзор и метаанализ. Can J Surg 2012; 55: 264-70. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Cerfolio RJ. Последние достижения в лечении утечек воздуха.Курр Опин Пулм Мед 2005; 11: 319-23. [PubMed] [Google Scholar] 4. Cerfolio RJ, Bass C, Katholi CR. В проспективном рандомизированном исследовании сравнивается всасывание и гидрозатвор на предмет утечек воздуха. Энн Торак Сург 2001; 71: 1613-7. [PubMed] [Google Scholar] 5. Серфолио Р.Дж., Брайант А.С., Сингх С. и др. Лечение дренажных трубок у пациентов с пневмотораксом и утечкой воздуха после резекции легкого. Сундук 2005; 128: 816-20. [PubMed] [Google Scholar] 6. Маршалл МБ, Диб М.Э., Блейер Д.И. и др. Всасывание против гидрозатвора после резекции легкого: рандомизированное проспективное исследование.Сундук 2002; 121: 831-5. [PubMed] [Google Scholar] 8. Гиллеспи Б.М., Рикард С.М., Талиб Л. и др. Использование повязок с отрицательным давлением для предотвращения осложнений на месте операции после первичной артропластики тазобедренного сустава: пилотное РКИ. Surg Innov 2015. [Epub перед печатью]. [PubMed] 9. Шустер ПМ. Грудные трубки: зажимать или не зажимать. Воспитательная медсестра 1998; 23: 9,13. [PubMed] 10. Гупта Н. Пневмоторакс: нужен ли зажим грудной клетки перед удалением? Сундук 2001; 119: 1292-3. [PubMed] [Google Scholar] 12. Варела Г., Хименес М.Ф., Новоа Н.Переносные дренажные системы грудной клетки и амбулаторное ведение дренажа грудной клетки. Клиника торакальной хирургии 2010; 20: 421-6. [PubMed] [Google Scholar] 13. Massongo M, Leroy S, Scherpereel A, et al. Амбулаторное лечение первичного спонтанного пневмоторакса: проспективное исследование. Eur Respir J 2014; 43: 582-90. [PubMed] [Google Scholar] 14. Бримс Ф.Дж., Маскелл Н.А. Амбулаторное лечение в лечении пневмоторакса: систематический обзор литературы. Торакс 2013; 68: 664-9. [PubMed] [Google Scholar] 15. Маккенна Р.Дж. младший, Махтабифард А., Пикенс А. и др.Быстрое отслеживание после лобэктомии, сегментэктомии и пневмонэктомии после торакоскопической видеосъемки. Ann Thorac Surg 2007; 84: 1663-7; обсуждение 1667-8. [PubMed] 16. Райс TW, Окереке IC, Blackstone EH. Постоянная утечка воздуха после резекции легкого. Chest Surg Clin N Am 2002; 12: 529-39. [PubMed] [Google Scholar] 17. Cerfolio RJ, Bass CS, Pask AH и др. Предсказатели и лечение постоянных утечек воздуха. Ann Thorac Surg 2002; 73: 1727-30; обсуждение 1730-1. [PubMed] 18. Ратинам S, Стейн RS. Лечение осложненной послеоперационной утечки воздуха — новое показание для грудной пломбы Ашермана.Interact Cardiovasc Thorac Surg 2007; 6: 691-4. [PubMed] [Google Scholar] 20. Брунелли А., Салати М., Рефаи М. и др. Оценка нового протокола удаления плевральной дренажной трубки с использованием цифрового мониторинга утечки воздуха после лобэктомии: проспективное рандомизированное исследование. Eur J Cardiothorac Surg 2010; 37: 56-60. [PubMed] [Google Scholar] 21. Помпили С., Брунелли А., Салати М. и др. Влияние кривой обучения при использовании новой электронной дренажной системы грудной клетки после лобэктомии легочной артерии: анализ с учетом случая на продолжительность использования дренажной трубки.Interact Cardiovasc Thorac Surg 2011; 13: 490-3; Обсуждение 493. [PubMed] [Google Scholar] 22. Cerfolio RJ, Varela G, Brunelli A. Цифровые и интеллектуальные системы дренажа грудной клетки для отслеживания утечек воздуха: рождение новой эры? Клиника торакальной хирургии 2010; 20: 413-20. [PubMed] [Google Scholar] 24. Кухайда И., Зарогулидис К., Кугиоумци И. и др. Трубчатая торакостомия; имплантация грудной трубки и последующее наблюдение. J Thorac Dis 2014; 6: S470-9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 37. Terzi E, Zarogoulidis K, Kougioumtzi I, et al.Инфекция вируса иммунодефицита человека и пневмоторакс. J Thorac Dis 2014; 6: S377-82. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Цакиридис К., Мпакас А., Кесисис Г. и др. Синдром воспалительной реакции легких после операций на сердце и лечения лорноксикамом. J Thorac Dis 2014; 6 Приложение 1: S78-98. [Бесплатная статья PMC] [PubMed] [Google Scholar] 40. Цакиридис К., Зарогулидис П., Вретцкакис Г. и др. Влияние лорноксикама при синдроме воспалительной реакции легких после операций на сердце с искусственным кровообращением.Журнал J Thorac Dis 2014; 6 Приложение 1: S7-20. [Бесплатная статья PMC] [PubMed] [Google Scholar] 41. Аргириу М., Колокотрон С.М., Сакелларидис Т. и др. Правожелудочковая недостаточность после имплантации вспомогательного устройства левого желудочка. J Thorac Dis 2014; 6 Приложение 1: S52-9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 42. Мадезис А., Цакиридис К., Зарогулидис П. и др. Обзор недостаточности митрального клапана: ремонт или замена. J Thorac Dis 2014; 6 Приложение 1: S39-51. [Бесплатная статья PMC] [PubMed] [Google Scholar] 43. Симинелакис С., Какуру А., Батистату А. и др.Наблюдение за пациентами, оперированными миксомой сердца, тринадцать лет: какова подходящая хирургическая техника? J Thorac Dis 2014; 6 Приложение 1: S32-8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 44. Foroulis CN, Kleontas A, Karatzopoulos A, et al. Ранняя повторная операция, выполняемая для лечения осложнений у пациентов, перенесших общие торакальные хирургические вмешательства. J Thorac Dis 2014; 6 Приложение 1: S21-31. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Koutentakis M, Siminelakis S, Korantzopoulos P, et al. Хирургическое лечение инфекций, вызванных имплантированными электронными устройствами в сердце.J Thorac Dis 2014; 6Приложение 1: S173-9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Спиратос Д., Зарогулидис П., Порподис К. и др. Предоперационная оценка резекции рака легкого. J Thorac Dis 2014; 6Приложение 1: S162-6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 49. Панагопулос Н., Лейвадитис V, Колецис Э. и др. Опухоли Панкоста: характеристика и предоперационная оценка. J Thorac Dis 2014; 6 Приложение 1: S108-15. [Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Висули А.Н., Дарвиче К., Мпакас А. и др. Менструальный пневмоторакс: редкое явление? Отчет о 5 случаях и обзор литературы.J Thorac Dis 2012; 4Приложение 1: 17-31. [Бесплатная статья PMC] [PubMed] [Google Scholar] 51. Зарогулидис П., Чатзаки Э., Хоэнфорст-Шмидт В. и др. Управление злокачественным плевральным выпотом с помощью суицидальной генной терапии при раке легких на поздней стадии: серия случаев и обзор литературы. Cancer Gene Ther 2012; 19: 593-600. [PubMed] [Google Scholar] 52. Папайоанну М., Пициу Г., Маника К. и др. Оценочный тест на ХОБЛ: простой инструмент для оценки тяжести заболевания и реакции на лечение. ХОБЛ 2014; 11: 489-95. [PubMed] [Google Scholar] 53.Боскович Т., Станич Дж., Пена-Каран С. и др. Пневмоторакс после трансторакальной пункционной биопсии поражений легких под контролем КТ. J Thorac Dis 2014; 6 Приложение 1: S99-107. [Бесплатная статья PMC] [PubMed] [Google Scholar] 54. Папайванну А., Зарогулидис П., Порподис К. и др. Синдром наложения астмы и хронической обструктивной болезни легких (ACOS): обзор современной литературы. J Thorac Dis 2014; 6Приложение 1: S146-51. [Бесплатная статья PMC] [PubMed] [Google Scholar] 55. Зарогулидис П., Порподис К., Киумис И. и др. Эксперименты с ингаляционными бронходилататорами и кортикостероидами.Int J Pharm 2014; 461: 411-8. [PubMed] [Google Scholar] 57. Зарогулидис П., Киумис И., Порподис К. и др. Клинические эксперименты с аэрозольными антибиотиками: современные и будущие методы применения. Drug Des Devel Ther 2013; 7: 1115-34. [Бесплатная статья PMC] [PubMed] [Google Scholar] 58. Зарогулидис П., Патака А., Терзи Э. и др. Реанимационное отделение и рак легких: когда нужно интубировать? J Thorac Dis 2013; 5Приложение 4: S407-12. [Бесплатная статья PMC] [PubMed] [Google Scholar] 59. Хоэнфорст-Шмидт В., Петерманн А., Висули А. и др.Успешное применение экстракорпоральной мембранной оксигенации из-за легочного кровотечения, вторичного по отношению к гранулематозу с полиангиитом. Drug Des Devel Ther 2013; 7: 627-33. [Бесплатная статья PMC] [PubMed] [Google Scholar] 60. Зарогулидис П., Контакиотис Т., Цакиридис К. и др. Затрудненные дыхательные пути и трудная интубация при постинтубационном стенозе трахеи: отчет о болезни и обзор литературы. Ther Clin Risk Manag 2012; 8: 279-86. [Бесплатная статья PMC] [PubMed] [Google Scholar] 62. Колеттас А., Гросоманидис В., Колеттас В. и др.Влияние апноэ оксигенации на дыхательную и сердечно-сосудистую системы под общим наркозом. J Thorac Dis 2014; 6Приложение 1: S116-45. [Бесплатная статья PMC] [PubMed] [Google Scholar] 63. Тернер Дж. Ф., Куан В., Зарогулидис П. и др. Случай легочных инфильтратов у пациента с карциномой толстой кишки. Case Rep Oncol 2014; 7: 39-42. [Бесплатная статья PMC] [PubMed] [Google Scholar] 64. Machairiotis N, Stylianaki A, Dryllis G и др. Экстратазовый эндометриоз: редкое заболевание или недиагностированное состояние? Диагноз Патол 2013; 8: 194.[Бесплатная статья PMC] [PubMed] [Google Scholar] 65. Цакиридис К., Зарогулидис П. Интервью между пульмонологом и торакальным хирургом — плевроскопия: возрождение старого определения. J Thorac Dis 2013; 5Suppl 4: S449-51. [Бесплатная статья PMC] [PubMed] [Google Scholar], когда ваш ребенок в отделении интенсивной терапии (для родителей)
Что такое отделение интенсивной терапии?
Если дети рождаются рано, у них проблемы со здоровьем или тяжелые роды, они обращаются в отделение интенсивной терапии больницы. NICU расшифровывается как «отделение интенсивной терапии новорожденных».«Здесь о младенцах круглосуточно заботится бригада специалистов.
Большинство этих младенцев попадают в отделение интенсивной терапии (NIK-yoo) в течение 24 часов после рождения. Как долго они останутся, зависит от состояния их здоровья. Некоторые младенцы остаются только на несколько часов или дней; другие остаются неделями или месяцами.
Вы можете услышать вызов отделения интенсивной терапии:
- питомник особого ухода
- Ясли интенсивной терапии
- отделение интенсивной терапии новорожденных
Кто может посетить отделение интенсивной терапии?
Родители могут навещать своих младенцев, находящихся в отделении интенсивной терапии, и проводить с ними время.Другие члены семьи могут иметь возможность навещать, но только в установленные часы и только несколько раз. Дети, посещающие ОИТН, должны быть здоровыми (не больными) и иметь все прививки. Узнайте у персонала больницы, кто из членов семьи может видеть вашего ребенка.
Некоторые отделения требуют, чтобы гости были в больничных халатах. Возможно, вам понадобится надеть перчатки и маску.
Каждый, кто приходит в отделение интенсивной терапии, должен вымыть руки перед тем, как войти. (В комнате и у входа в отделение интенсивной терапии будет раковина и антибактериальное мыло.) Это важная часть поддержания максимальной чистоты в отделении интенсивной терапии, чтобы дети не подвергались воздействию микробов.
У вас может возникнуть соблазн принести игрушки, украшения или другие предметы в комнату вашего ребенка, но сначала посоветуйтесь с медсестрой. Если разрешено, эти вещи должны легко чиститься (без мягких игрушек). В некоторых больницах родители разрешают прикреплять фотографии или другие украшения снаружи инкубатора ребенка.
Для чего нужно медицинское оборудование?
Когда вы впервые попадаете в отделение интенсивной терапии, это нормально — чувствовать небольшую тревогу из-за всего оборудования, которое вы видите.Но он нужен, чтобы помочь вашему ребенку выздороветь. Вот краткий обзор некоторого оборудования, которое вы можете найти:
- Подогреватели для младенцев: Это небольшие кровати с обогревателями над ними, чтобы помочь младенцам оставаться в тепле во время наблюдения. Поскольку они открыты, они обеспечивают легкий доступ к младенцам.
- Инкубаторы: Это небольшие кровати, заключенные в прозрачный твердый пластик. Температура в инкубаторе контролируется, чтобы поддерживать температуру тела вашего ребенка на должном уровне. Врачи, медсестры и другие лица, осуществляющие уход, ухаживают за младенцами через отверстия в стенках инкубатора.
- Фототерапия: У некоторых новорожденных есть проблема, называемая желтухой, при которой кожа и белки глаз становятся желтыми. Фототерапия лечит желтуху. Во время лечения младенцы лежат на специальном светотерапевтическом одеяле, а к их кроватям или инкубаторам прикрепляют светильники. Большинству детей требуется всего несколько дней фототерапии.
- Мониторы: Мониторы позволяют медсестрам и врачам отслеживать жизненно важные показатели вашего ребенка (такие как температура, частота сердечных сокращений и дыхание) из любого места в отделении интенсивной терапии.Мониторы включают:
- Нагрудные поводки: Эти маленькие безболезненные наклейки на груди вашего ребенка имеют провода, которые подключаются к мониторам. Они отслеживают частоту сердечных сокращений и количество вдохов.
- Пульсоксиметрия (или Pulse Ox): Этот аппарат измеряет уровень кислорода в крови вашего ребенка. Также безболезненно, пульсометр прикрепляется к пальцам рук или ног ребенка, как небольшая повязка, и излучает мягкий красный свет.
- Температурный датчик регистрирует температуру вашего ребенка и показывает ее на мониторе.Это проволока с покрытием, которую накладывают на кожу вашего ребенка пластырем.
- Артериальное давление контролируется через артериальную магистраль или манжету для измерения кровяного давления.
- Зонд для кормления: Часто недоношенные или больные младенцы еще не могут кормить грудью или брать бутылочку. Другие могут кормить грудью или брать из бутылочки, но им все равно нужны дополнительные калории для роста. Эти дети получают питание (смесь или грудное молоко) через зонд для кормления. Трубки проходят через рот или нос и входят в желудок ребенка.Они приклеены скотчем, поэтому не могут двигаться. Медсестры часто меняют трубки, чтобы предотвратить болезненность.
- Внутривенные катетеры: Внутривенный катетер (или внутривенный катетер) представляет собой тонкую изгибаемую трубку, которая вводится в вену для введения лекарств и жидкостей. Почти все дети в отделении интенсивной терапии имеют капельницу. Обычно они находятся в руках или руках, но у некоторых детей они есть в других местах, например, на ступнях, ногах или коже черепа. Внутривенные инъекции позволяют вводить некоторые лекарства в небольших количествах круглосуточно вместо того, чтобы делать ребенку прививки каждые несколько часов.Лечение с помощью капельницы можно назвать «капельным» или «инфузионным».
- линий. Некоторым младенцам необходимо пить больше жидкости и лекарств, чем можно дать при внутривенном введении. У них большие трубки, называемые центральными линиями , вставляются в большую вену на груди, шее или паху. Хирурги ставят центральные линии. Артериальные линии проходят в артериях, а не в венах. Они используются для проверки кровяного давления и уровня кислорода в крови (но у некоторых детей вместо этого может быть манжета для измерения кровяного давления).
- Вентиляторы: Младенцам в отделении интенсивной терапии иногда требуется дополнительная помощь, чтобы дышать. Младенец подключается к аппарату искусственной вентиляции легких (или дыхательному аппарату) через эндотрахеальную трубку (пластиковая трубка, вводимая в дыхательное горло через рот или нос). Младенцам, которые находились в отделении интенсивной терапии длительное время — по месяцам, — может быть сделана трахеостомия (пластиковая трубка, вставленная в дыхательное горло), которая подключена к аппарату искусственной вентиляции легких на другом конце.
- Кислородный колпак или носовая канюля: Некоторым детям нужен дополнительный кислород, но не нужен вентилятор.Младенцы, которые могут дышать самостоятельно, могут получать кислород из пластиковых трубок в носу (называемых носовая канюля) или от кислородного колпака, надетого на голову.
Могу ли я подержать ребенка?
В зависимости от состояния здоровья вашего ребенка вы сможете держать его на руках, даже если он или она находится на аппарате искусственной вентиляции легких или у него внутривенная инфузия. Если врачи сочтут, что это слишком много, вы все равно можете держать ребенка за руку, гладить его или ее голову, говорить и петь ему или ей. Нежное прикосновение будет самым обнадеживающим.
Но для некоторых очень недоношенных детей прикосновение вызывает стресс. Врачи могут посоветовать вам ограничить физические прикосновения, но при этом проводить как можно больше времени с ребенком. Посоветуйтесь с врачом или медсестрой, чтобы выяснить, сколько прикосновений и какой тип лучше всего.
Если можете, контакт кожа к коже (или «уход кенгуру») — хороший способ сблизиться с вашим ребенком:
- Положите ребенка (который обычно одет только в подгузник и шапочку) на грудь под рубашкой, чтобы он отдыхал на вашей коже.
- Слегка закройте рубашку ребенка, чтобы ему было тепло.
Контакт «кожа к коже» может помочь при грудном вскармливании и ускорить заживление, так что дети быстрее отправятся домой.
Как я могу помочь ухаживать за своим ребенком?
Матери могут кормить своих детей грудью или предлагать сцеженное грудное молоко или смесь из бутылочки. Если вам нужна помощь при грудном вскармливании или сцеживании, обратитесь к медсестре или консультанту по грудному вскармливанию.
Поскольку многие младенцы в отделении интенсивной терапии еще не могут кормиться самостоятельно (из-за раннего развития или проблем со здоровьем), они могут получать грудное молоко или смесь через зонд для кормления.
Младенцы в отделении интенсивной терапии находятся на графике кормления. Медсестра может сказать вам, когда вашему ребенку следует поесть и поспать. Чем больше времени вы проводите с ребенком, тем больше вы узнаете о:
- , какое общение нравится вашему ребенку (поглаживание, пение и т. Д.)
- в какое время суток ваш ребенок наиболее бдит
- как долго ваш ребенок может отвечать вам, прежде чем устанет
- , когда ваш ребенок находится в состоянии стресса и ему нужен отдых
Говорите спокойным, успокаивающим голосом, приглушайте свет и сводите шум к минимуму.Хотя вы можете захотеть часто общаться с малышом, дайте ему поспать, когда ему или ей это нужно.
Как я могу меньше нервничать?
Рождение ребенка в отделении интенсивной терапии может быть одним из самых стрессовых периодов в вашей жизни. Возможно, вы находитесь вдали от вашего круга поддержки, например друзей, семьи и других детей. Ваша жизнь может показаться перевернутой с ног на голову, пока вы ждете того дня, когда ваш ребенок будет готов пойти с вами домой.
Как бы сложно это ни было, важно, чтобы все оставалось как можно более нормальным.Эти советы могут помочь:
- Обращайте внимание на свои потребности и потребности остальных членов вашей семьи, особенно на любых других детей. Сделать что-то для себя можно так же просто, как принять расслабляющую ванну, прогуляться или почитать любимую книгу.
- Составьте план еженедельного семейного мероприятия, сядьте вместе и поговорите о том, что вы чувствуете в результате этого опыта.
- Обратитесь за поддержкой к другим родителям, чьи дети находятся в отделении интенсивной терапии. Они лучше всех будут знать, что вы чувствуете.Присоединяйтесь к группе поддержки, чтобы вместе поделиться своими чувствами, переживаниями и победами.
- Священник больницы также может оказать вам поддержку.
Когда вы позаботитесь о себе, вы больше отдохнете и сможете лучше заботиться о своем ребенке и лучше узнавать его. Хотя пребывание в отделении интенсивной терапии может быть трудным, также приятно наблюдать, как ваш малыш с каждым днем становится сильнее.
Кормление через трубку: жизнь с трубкой
Введение
Ваше тело нуждается в питании, чтобы оставаться сильным и помогать вам вести здоровый образ жизни.Если вы не можете есть или у вас есть болезнь, из-за которой трудно глотать пищу, вам может понадобиться зонд для кормления. Трубка хирургическим путем вводится в желудок и используется для приема пищи, жидкостей и лекарств.
В зависимости от того, зачем вам нужен зонд для кормления, он может быть у вас в течение нескольких недель, месяцев или до конца вашей жизни. Наличие зонда для кормления означает обучение новым навыкам и освоение нового распорядка дня. Вам нужно будет узнать, как использовать трубку и ухаживать за ней, а также как избежать распространенных проблем.
- Во время операции вставляют питательную трубку. После операции из вашего живота выходит трубка диаметром от 6 до 12 дюймов.
- Пища, жидкости и лекарства подаются через зонд. Пища представляет собой смесь (формулу), состоящую из белков, углеводов, жиров, витаминов и минералов.
- Содержание трубки в чистоте очень важно.
- Чтобы привыкнуть к использованию зонда для кормления, нужно время. Первый шаг — узнать все, что можно, о том, как работает трубка и как избежать проблем.Сделав зондовое кормление менее загадочным, вы сможете сделать его частью своей повседневной жизни.
Как пользоваться зондом для кормления и ухаживать за ним?
Использование зонда для кормления
Важно, чтобы корм, который вы используете для кормления через зонд, содержал подходящую для вас смесь питательных веществ. И еда должна быть правильной толщины, чтобы трубка не забивалась. Для большинства людей смесь молочного коктейля, которую вы можете купить в банке, лучше всего подходит для зондового питания. Ваш врач или диетолог поможет вам подобрать правильную формулу.
- Убедитесь, что смесь для кормления через зонд имеет комнатную температуру.
- Вымойте руки перед тем, как брать тюбик и смесь. Вымойте верхнюю часть банки с смесью, прежде чем открывать ее.
- Следуйте инструкциям врача относительно количества смеси для каждого кормления.
- При использовании шприца для кормления: подсоедините шприц к трубке и введите смесь в шприц. Держите шприц высоко, чтобы смесь попала в трубку. Используйте поршень шприца, чтобы аккуратно протолкнуть оставшуюся смесь в пробирку.
- При использовании гравитационного мешка: подсоедините мешок к трубке и добавьте формулу в мешок. Повесьте сумку на крючок или шест на высоте примерно 18 дюймов над животом. В зависимости от типа смеси, пища может пройти через трубку в течение нескольких часов. Спросите своего врача, чего вы можете ожидать и сколько времени это займет.
- Сядьте или держите голову поднятой во время кормления и в течение 60 минут (или столько, сколько вам скажет врач) после этого.
- После открытия храните смесь в холодильнике.Не позволяйте смеси оставаться при комнатной температуре более 8 часов. Выбросьте все открытые банки с едой через 24 часа, даже если они были охлаждены.
- Если вы чувствуете тошноту или спазмы желудка во время кормления, уменьшите скорость подачи смеси через зонд. Затем медленно увеличивайте скорость, насколько сможете.
- Поговорите со своим врачом об изменении режима питания или лекарств, если у вас есть проблемы с диареей, запором или рвотой.
Использование трубки для приема лекарств
- Если вы принимаете лекарства через трубку для кормления, следуйте инструкциям врача. Не пытайтесь положить таблетки целиком в тюбик — они могут застрять. Спросите своего врача, доступны ли жидкие лекарства или таблетки можно измельчить.
- Не смешивайте лекарство с формулой для зондового вскармливания. Это может вызвать засорение зонда для кормления.
- Не кладите более одного лекарства в зонд для кормления за раз.
- Промойте трубку водой до и после добавления каждого лекарства в трубку.
Уход за трубкой
- Держите ее в чистоте. Это самая важная вещь, которую вам нужно знать об уходе за своей трубкой. Промывайте зонд теплой водой до и после кормления или приема лекарств. Вы можете использовать шприц, чтобы протолкнуть воду через трубку. Ежедневно очищайте конец (отверстие) тюбика антисептической салфеткой.
- Всегда мойте руки перед тем, как прикасаться к трубке.
- Прикрепите трубку к телу липкой лентой так, чтобы конец был обращен вверх. Поищите в местной аптеке медицинскую ленту. Он может раздражать вашу кожу меньше, чем другие типы тейпа. Меняйте положение ленты каждые несколько дней.
- Зажмите трубку, когда она не используется. Поднесите зажим ближе к телу, чтобы еда и жидкости не стекали по трубке.
- Держите кожу вокруг трубки чистой и сухой.
- Спите на спине или на боку. Скорее всего, вам будет удобнее.
Как избежать общих проблем
- Заблокированная трубка. Засорение трубки может произойти, если трубка не промыта или если смесь или лекарства слишком густые.
- Предотвратите закупорку, промывая трубку теплой водой до и после кормления и приема лекарств.
- Если трубка заблокирована, попробуйте очистить ее, промыв трубку. Если трубка не очищается, позвоните своему врачу.
- Не используйте проволоку или что-нибудь еще, чтобы прочистить трубку.Проволока может проткнуть трубку.
- Трубка выпадает. Не пытайтесь самостоятельно вставить трубку. Немедленно позвоните своему врачу. Трубку необходимо заменить до того, как отверстие в животе закроется. Это может произойти в течение нескольких часов.
- Негерметичная трубка. Трубка, которая протекает, может быть заблокирована или не подходит. После проверки трубки и ее промывки, чтобы убедиться, что трубка не заблокирована, позвоните своему врачу.
Кредиты
Текущий по состоянию на: 17 декабря 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Ронда О’Брайен, доктор медицинских наук, CDE — сертифицированный педагог по диабету
По состоянию на 17 декабря 2020 года
Автор: Здоровый персонал
Медицинский обзор: Адам Хусни, доктор медицины, семейная медицина, и Кэтлин Ромито, доктор медицины, семейная медицина, и Ронда О’Брайен, доктор медицинских наук, CDE, сертифицированный педагог по диабету
Что такое расщелина позвоночника? | CDC
Расщелина позвоночника — это заболевание, поражающее позвоночник и обычно проявляющееся при рождении.Это разновидность дефекта нервной трубки (ДНТ).
Spina bifida может произойти в любом месте позвоночника, если нервная трубка не закрывается полностью. Когда нервная трубка не закрывается полностью, позвоночник, защищающий спинной мозг, не формируется и не закрывается должным образом. Это часто приводит к повреждению спинного мозга и нервов.
Spina bifida может вызывать физические и умственные нарушения от легкой до тяжелой. Степень серьезности зависит от:
- Размер и расположение отверстия в позвоночнике.
- Поражены ли части спинного мозга и нервы.
Типы расщелины позвоночника
Три наиболее распространенных типа расщелины позвоночника:
Myelomeningocele (звучит как: my-low-ma-nin-jo-seal; послушайте, как звучит «миеломенингоцеле» внешний значок)
Когда люди говорят о расщеплении позвоночника, чаще всего имеют в виду миеломенингоцеле. Миеломенингоцеле — самый серьезный тип расщелины позвоночника. При этом состоянии через отверстие в спине ребенка выходит мешок с жидкостью.Часть спинного мозга и нервы находятся в этом мешочке и повреждены. Этот тип расщелины позвоночника вызывает умеренную и тяжелую инвалидность, например проблемы, влияющие на то, как человек ходит в туалет, потеря чувствительности в ногах или ступнях человека и невозможность двигать ногами.
Meningocele (звучит как ma-nin-jo-seal; послушайте, как звучит «менингоцеле» внешний значок)
Другой тип расщелины позвоночника — менингоцеле. При менингоцеле через отверстие в спине ребенка выходит мешок с жидкостью.Но спинного мозга в этом мешочке нет. Обычно нервы практически не повреждаются. Этот тип расщелины позвоночника может вызывать незначительные нарушения.
Spina Bifida Occulta (звучит как: o-cult-tuh; послушайте, как звучит «оккультизм» — внешний значок)
Spina bifida occulta — самый мягкий тип расщелины позвоночника. Иногда это называют «скрытой» расщелиной позвоночника. У него есть небольшая щель в позвоночнике, но нет отверстия или мешочка на спине. Спинной мозг и нервы обычно в норме. Часто spina bifida occulta не обнаруживается до позднего детства или взрослой жизни.Этот тип расщелины позвоночника обычно не вызывает инвалидности.
Диагностика
Расщелина позвоночника может быть диагностирована во время беременности или после рождения ребенка. Spina bifida occulta не может быть диагностирована до позднего детства или взрослого возраста, а может и никогда не быть диагностирована.
Во время беременности
Во время беременности проводятся скрининговые тесты (пренатальные тесты) для выявления расщелины позвоночника и других врожденных дефектов. Поговорите со своим врачом о любых вопросах или проблемах, которые у вас есть по поводу этого пренатального тестирования.
- AFP — AFP означает альфа-фетопротеин (звучит так: al-fa – fee-toe-pro-teen), белок, который вырабатывает неродившийся ребенок. Это простой анализ крови, который измеряет, сколько АФП попало в кровоток матери от ребенка. Высокий уровень АФП может означать, что у ребенка расщелина позвоночника. Тест AFP может быть частью теста, называемого «тройным экраном», который ищет дефекты нервной трубки и другие проблемы.
- Ультразвук — Ультразвук — это разновидность изображения ребенка. В некоторых случаях врач может увидеть, есть ли у ребенка расщелина позвоночника, или найти другие причины, по которым может быть высокий уровень АФП.Часто с помощью этого теста можно увидеть расщелину позвоночника.
- Амниоцентез (звучит как: ам-колено-о-син-тэ-сус; послушайте, как звучит «амниоцентез» — внешний значок) — для этого теста врач берет небольшой образец околоплодных вод, окружающих ребенка в утробе матери. Уровень АФП в жидкости выше среднего может означать, что у ребенка расщелина позвоночника.
После рождения ребенка
В некоторых случаях расщепление позвоночника может быть диагностировано только после рождения ребенка.
Иногда на спине ребенка появляется покрытый волосами участок кожи или ямочка, которые впервые видны после рождения ребенка.Врач может использовать сканирование изображений, таких как рентген, МРТ или КТ, чтобы получить более четкое изображение позвоночника ребенка и костей спины.
Иногда расщелина позвоночника диагностируется только после рождения ребенка, потому что мать не получила дородовой помощи или ультразвуковое исследование не показало четких изображений пораженной части позвоночника.
Процедуры
Не все люди, рожденные с расщелиной позвоночника, имеют одинаковые потребности, поэтому лечение для каждого человека будет разным. У некоторых людей проблемы более серьезные, чем у других.Людям с миеломенингоцеле и менингоцеле потребуется больше процедур, чем людям с оккультной расщелиной позвоночника.
Чтобы узнать больше о лечении, посетите страницу «Лечение».
Причины и профилактика
Нам неизвестны все причины расщелины позвоночника. Роль, которую генетика и окружающая среда играют в возникновении расщелины позвоночника, требует дальнейшего изучения.
Однако мы знаем, что у женщин есть способы снизить риск рождения ребенка с расщелиной позвоночника как до, так и во время беременности.
Если вы беременны или можете забеременеть, воспользуйтесь следующими советами, чтобы предотвратить расщелину позвоночника у вашего ребенка:
- Принимайте 400 мкг (мкг) фолиевой кислоты каждый день. Если у вас уже была беременность, пострадавшая от расщелины позвоночника, вам может потребоваться более высокая доза фолиевой кислоты до беременности и на ранних сроках беременности. Поговорите со своим врачом, чтобы обсудить, что лучше для вас.
- Поговорите со своим врачом или фармацевтом о любых рецептурных и безрецептурных лекарствах, витаминах, диетических или травяных добавках, которые вы принимаете.Узнать о лекарствах и беременности »
- Если у вас есть какое-либо заболевание, например диабет или ожирение, убедитесь, что оно находится под контролем, прежде чем забеременеть.
- Избегайте перегрева тела, как это может случиться при использовании гидромассажной ванны или сауны.
- Немедленно лечите любую лихорадку с помощью Тайленола® (или ацетаминофена торговой марки).
Помните!
Расщелина позвоночника возникает в первые несколько недель беременности, часто до того, как женщина узнает о своей беременности.Хотя фолиевая кислота не является гарантией того, что у женщины будет здоровая беременность, прием фолиевой кислоты может помочь снизить риск беременности, вызванной расщелиной позвоночника. Поскольку половина всех беременностей в США является незапланированной, важно, чтобы все женщины, которые могут забеременеть, ежедневно принимали 400 мкг фолиевой кислоты.
Жизнь с расщелиной позвоночника
Расщелина позвоночника может варьироваться от легкой до тяжелой. Некоторые люди могут практически не иметь инвалидности. Другие люди могут быть ограничены в том, как они передвигаются или действуют.Некоторые люди могут быть даже парализованы или не могут ходить или двигать частями своего тела.
Тем не менее, при правильном уходе большинство людей, страдающих расщелиной позвоночника, ведут полноценную продуктивную жизнь.
Узнайте, как жить с расщелиной позвоночника в разном возрасте »
Уход за мочевым катетером (катетером Фолея)
Эта информация поможет вам ухаживать за мочевым катетером (катетером Фолея), пока вы находитесь дома.
Мочевой катетер — это тонкая гибкая трубка, помещаемая в мочевой пузырь для слива мочи (мочи).Он удерживается внутри вашего мочевого пузыря с помощью воздушного шара, наполненного водой. Части катетера вне вашего тела показаны на рисунке 1.
Рис. 1. Части вашего катетера Фолея.
Вернуться наверхУход за катетером
Чтобы ухаживать за катетером, вам необходимо сделать следующее:
- Очистите катетер.
- Поменяйте дренажные мешки.
- Мойте дренажные мешки каждый день.
- Пейте 1-2 стакана жидкости каждые 2 часа, пока не спите.
Вы можете увидеть кровь или мочу в том месте, где катетер входит в ваше тело. Это может произойти, когда вы ходите или опорожняетесь (какаете). Это нормально, если моча стекает в дренажный мешок. Если у вас нет стекания мочи в дренажный мешок, позвоните своему врачу.
Вернуться наверхДуш
- Вы можете принять душ, пока у вас установлен катетер.Не принимайте ванну, пока катетер не будет удален. Это связано с тем, что принятие ванны с катетером подвергает вас риску инфекций.
- Убедитесь, что вы всегда принимаете душ с ночной сумкой. Не принимайте душ с сумкой для ног. Возможно, вам будет легче принять душ по утрам.
Очистка катетера
Вы можете чистить катетер в душе.
- Соберите все необходимое. Вам понадобиться:
- Мягкое мыло, такое как Dove ®
- Вода
- 1 Cath-Secure ®
Тщательно вымойте руки теплой водой с мылом или используйте дезинфицирующее средство для рук на спиртовой основе.
Если вы моете руки водой с мылом, намочите руки, нанесите мыло, хорошо потрите их в течение не менее 20 секунд, затем ополосните. Вытрите руки бумажным полотенцем и закройте кран этим же полотенцем.
Если вы используете дезинфицирующее средство для рук на спиртовой основе, обязательно накройте им руки и потрите их друг о друга, пока они не высохнут.
- Используя мягкое мыло и воду, очистите область гениталий.
- Если у вас есть пенис, при необходимости оттяните крайнюю плоть. Очистите область, в том числе половой член.
- Если у вас есть влагалище, отделите половые губы. Очистите область спереди назад.
- Очистите мочеиспускательный канал (мочеиспускательное отверстие), через которое катетер входит в ваше тело.
- Очистите катетер от того места, где он входит в ваше тело, а затем вниз, подальше от вашего тела. Удерживайте катетер в том месте, где он входит в ваше тело, чтобы не натягивать его.
- Хорошо промойте пораженный участок и осторожно высушите.
- Если вы удалили старый Cath-Secure, используйте новый Cath-Secure, чтобы прикрепить катетер к ноге, чтобы он не двигался.
Замена дренажного мешка
В этом видео показано, как заменить дренажный мешок мочевого катетера (Фолея).
Детали видеоВы будете менять дренажный мешок 2 раза в день:
- Утром после душа смените ночной мешок на сумку для ног.
- Ночью, перед сном, поменяйте ножную сумку на ночную.
- Соберите все необходимое. Вам понадобиться:
- Чистая тряпка для мытья посуды (которая еще не использовалась для купания) или кусок марли размером 4 x 4 дюйма
- Ночной дренажный мешок или мешок для ног (в зависимости от того, на какой вы переходите)
- 2 спиртовые салфетки
Тщательно вымойте руки теплой водой с мылом или используйте дезинфицирующее средство для рук на спиртовой основе.
Если вы моете руки водой с мылом, намочите руки, нанесите мыло, хорошо потрите их в течение не менее 20 секунд, затем ополосните.Вытрите руки бумажным полотенцем и закройте кран этим же полотенцем.
Если вы используете дезинфицирующее средство для рук на спиртовой основе, обязательно накройте им руки и потрите их друг о друга, пока они не высохнут.
- Слейте мочу из дренажного мешка в унитаз. Убедитесь, что носик дренажного мешка никогда не касается стенок унитаза или какой-либо емкости для слива.
- Подложите чистую ткань или марлю под соединитель, чтобы уловить протечку.
- Сожмите катетер пальцами и отсоедините использованный пакет.
- Протрите конец катетера спиртовой салфеткой.
- Протрите разъем на новом пакете второй спиртовой салфеткой.
- Подсоедините чистый мешок к катетеру и отпустите палец.
- Проверьте все соединения. Устраните любые перегибы или перекручивания трубки.
Возможно, вам будет полезно посмотреть видео ниже, в котором показано, как менять дренажные мешки.
Вернуться наверхУход за дренажными мешками
Уход за сумкой для ног
- Трубка сумки для ног должна доходить до икры, при этом нога должна быть слегка согнута. Если у вас есть лишняя трубка, возможно, вам придется ее разрезать. Медсестра покажет вам, как это сделать.
- Всегда носите сумку ниже колена. Это поможет ему стечь.
- Наденьте сумку на ногу на икры с помощью ремней Velcro ® , которые вам дала медсестра.Используйте ножной ремень, чтобы прикрепить трубку к бедру.
- Если ремни оставляют след на ноге, значит они слишком тугие. Ослабьте их. Если вы оставите ремни слишком тугими, это может уменьшить кровоток и вызвать образование тромбов.
- При необходимости опорожняйте сумку для ног в унитаз каждые 2–4 часа. Это можно сделать через носик внизу. Не позволяйте сумке полностью заполниться.
- Не ложитесь дольше 2 часов, пока на вас надет сумка для ног.
Уход за ночной сумкой
- Всегда держите ночной мешок ниже уровня мочевого пузыря.
- Чтобы повесить ночной мешок во время сна, поместите чистый пластиковый пакет в корзину для мусора. Повесьте ночной мешок на внутреннюю часть корзины для бумаг.
Очистка дренажных мешков
- Соберите все необходимое. Вам понадобиться:
Тщательно вымойте руки теплой водой с мылом или используйте дезинфицирующее средство для рук на спиртовой основе.
Если вы моете руки водой с мылом, намочите руки, нанесите мыло, хорошо потрите их в течение не менее 20 секунд, затем ополосните.Вытрите руки бумажным полотенцем и закройте кран этим же полотенцем.
Если вы используете дезинфицирующее средство для рук на спиртовой основе, обязательно накройте им руки и потрите их друг о друга, пока они не высохнут.
- Промойте пакет прохладной водой. Не используйте горячую воду, потому что это может повредить пластмассовое оборудование.
- Чтобы уменьшить запах, наполните пакет наполовину смесью из 1 части белого уксуса и 3 частей воды.Встряхните пакет и оставьте на 15 минут.
- Промойте пакет прохладной водой. Повесьте его, чтобы высохнуть.
Предотвращение инфекций
Следуйте этим рекомендациям, чтобы предотвратить заражение, пока у вас установлен катетер:
- Держите дренажный мешок ниже уровня мочевого пузыря.
- Всегда держите дренажный мешок над полом.
- Держите катетер прикрепленным к бедру, чтобы он не двигался.
- Не ложитесь на катетер и не блокируйте поток мочи по трубке.
- Ежедневно принимайте душ, чтобы катетер оставался чистым.
- Мойте руки до и после прикосновения к катетеру или сумке.
Когда звонить вашему поставщику медицинских услуг
Немедленно позвоните своему врачу, если:
- Ваш катетер выходит. Не пытайтесь заменить его самостоятельно.
- У вас температура 101 ° F (38.3 ° C) или выше.
- Вы выделяете меньше мочи, чем обычно.
- У вас не течет моча в дренажный мешок.
- Ваша моча плохо пахнет.



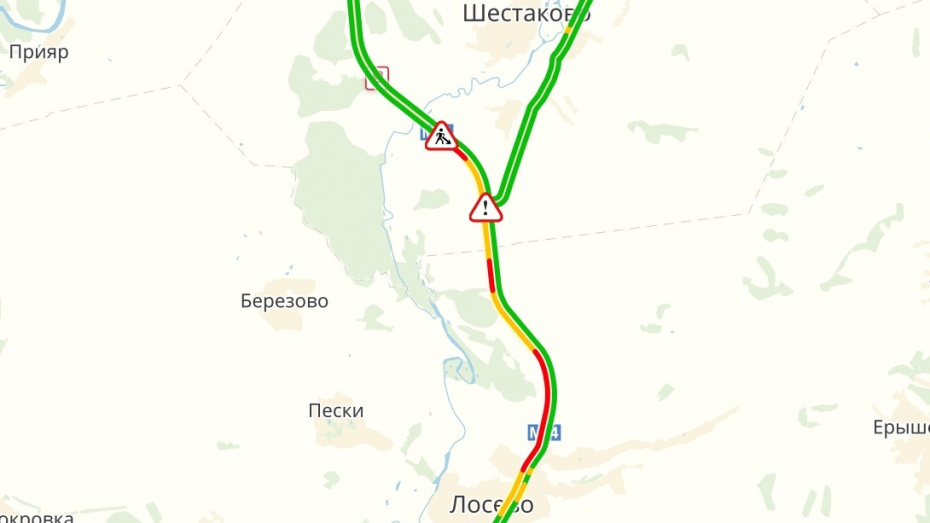 Перед тем, как забеременеть, узнайте у своего врача, какие лекарства вы принимаете. Не принимайте опиоиды, если считаете, что беременны.
Перед тем, как забеременеть, узнайте у своего врача, какие лекарства вы принимаете. Не принимайте опиоиды, если считаете, что беременны.